Замена коленного сустава - Knee replacement
| Замена коленного сустава | |
|---|---|
 Замена коленного сустава | |
| Другие имена | Артропластика коленного сустава |
| МКБ-10-ПК | 0SRD0JZ |
| МКБ-9-СМ | 81.54 |
| MeSH | D019645 |
| MedlinePlus | 002974 |
| eMedicine | 1250275 |
Замена коленного сустава, также известен как колено артропластика, представляет собой хирургическую процедуру по замене несущих поверхностей коленного сустава для облегчения боли и инвалидности. Чаще всего выполняется для остеоартроз,[1] а также при других заболеваниях колена, таких как ревматоидный артрит и псориатический артрит. У пациентов с тяжелой деформацией на поздней стадии ревматоидного артрит, травмы или давний остеоартрит, операция может быть более сложной и сопряжена с более высоким риском. Остеопороз обычно не вызывает боли, деформации или воспаления в коленях и не является причиной для замены коленного сустава
Другие основные причины изнурительной боли включают разрывы мениска, дефекты хряща и разрывы связок. Изнуряющая боль при остеоартрите гораздо чаще встречается у пожилых людей.
Операция по замене коленного сустава может быть выполнена как частичная или полная замена коленного сустава.[2] В общем, операция заключается в замене пораженных или поврежденных суставных поверхностей колена металлическими и пластиковыми компонентами, форма которых позволяет колену продолжать движение.
Операция обычно сопровождается сильной послеоперационной болью и включает в себя интенсивную физическую реабилитацию. Период восстановления может составлять 12 недель или дольше и может включать использование средств передвижения (например, ходунков, трости, костылей), чтобы пациент мог вернуться к предоперационной подвижности.[3] По оценкам, примерно 82% от общего количества замен коленного сустава продлятся 25 лет.[4]
Медицинское использование
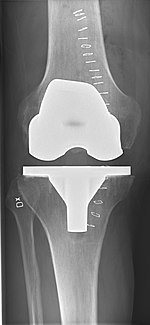
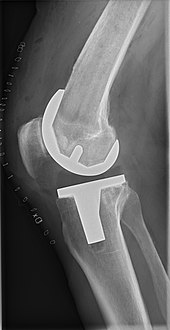

Операция по замене коленного сустава чаще всего выполняется людям с остеоартроз и его следует учитывать, когда консервативные методы лечения исчерпаны.[5] Полная замена коленного сустава также является вариантом коррекции значительной травмы коленного сустава или кости у молодых пациентов.[6] Точно так же полная замена коленного сустава может быть выполнена для коррекции легкой вальгусный или варусная деформация. Серьезную вальгусную или варусную деформацию необходимо исправить: остеотомия. Физиотерапия было показано, что он улучшает функцию и может отсрочить или предотвратить необходимость замены коленного сустава. Боль часто отмечается при выполнении физических нагрузок, требующих широкого диапазона движений в коленном суставе.[7]
Предоперационная подготовка
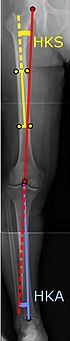 | Углы, обычно измеряемые до операции по замене коленного сустава: |
Для обозначения замены коленного сустава в случае остеоартроз, его рентгенографическая классификация и тяжесть симптомов должна быть значительной. Такая рентгенография должна состоять из Рентгеновские лучи обоих колен - AP, боковое и 30 градусов сгибания. Передняя и боковая проекции могут не показывать сужение суставной щели, но вид сгибания на 30 градусов наиболее чувствителен к сужению. Выступы во всю длину также используются для регулировки протеза, чтобы обеспечить нейтральный угол для дистального отдела нижней конечности. Для этого используются два угла:
- Угол бедра и колена (HKS),[8] угол, образованный между линией, проходящей через продольную ось бедренный вал и его механическая ось, которая представляет собой линию от центра бедренная головка до межмыщелковой вырезки дистального отдела бедренной кости.[10]
- Угол бедра-колена-лодыжки (HKA),[9] который представляет собой угол между механической осью бедра и центром голеностопный сустав.[10] Обычно он составляет от 1,0 до 1,5 ° варуса у взрослых.[11]
Пациенту следует ежедневно выполнять упражнения на движение и укреплять бедра, колени и лодыжки. Перед операцией проводятся предоперационные тесты: обычно полный анализ крови, электролиты, APTT и PT измерять свертывание крови, рентген грудной клетки, ЭКГ и кровь перекрестное сопоставление для возможных переливание. Примерно за месяц до операции пациенту могут назначить дополнительное железо для повышения уровня гемоглобина в его системе крови. Точные рентгеновские снимки пораженного колена необходимы, чтобы измерить размер компонентов, которые потребуются. Лекарства, такие как варфарин и аспирин будет остановлен за несколько дней до операции, чтобы уменьшить количество кровотечений. Пациенты могут быть приняты в день операции, если предоперационное обследование проводится в предоперационном периоде.анестетик клиника или может прийти в больница за один или несколько дней до операции. В настоящее время недостаточно качественных доказательств в поддержку использования предоперационной физиотерапии у пожилых людей, перенесших тотальное эндопротезирование коленного сустава.[12]
Предоперационное обучение в настоящее время является важной частью лечения пациентов. Есть некоторые свидетельства того, что он может немного снизить тревожность перед операцией по замене коленного сустава с низким риском пагубных последствий.[13]
Операция по снижению веса до того, как замена коленного сустава не изменит исходов.[14]
Техника
В хирургия включает обнажение передней части колена с отслойкой части четырехглавая мышца (обширная медиальная мышца ) от надколенник. В надколенник смещается на одну сторону сустава, позволяя обнажить дистальный конец бедренная кость и проксимальный конец большеберцовая кость. Затем концы этих костей аккуратно обрезаются по форме с помощью направляющих, ориентированных по длинной оси костей. В хрящи и передняя крестообразная связка удалены; то задняя крестообразная связка также могут быть удалены, но большеберцовый и малоберцовый коллатеральные связки сохранены.[15] Будет ли удалена или сохранена задняя крестообразная связка, зависит от типа используемого имплантата, хотя, по-видимому, нет четкой разницы в функции колена или диапазоне движений в пользу любого из подходов.[16] Затем металлические компоненты ударяются о кость или фиксируются с помощью полиметилметакрилат (ПММА) цемент. Существуют альтернативные методы фиксации имплантата без цемента. Эти безцементные методы могут включать остеоинтеграция, в том числе пористый металл протезы. Наконец, проверяется стабильность и диапазон движения, а затем орошение, гемостаз, размещение хемоваксов и закрытие.[17]
Замена бедренной кости
Имплантат с круглым концом используется для бедренной кости, имитируя естественную форму сустава. На большеберцовой кости компонент плоский, хотя иногда он имеет стержень, который спускается внутрь кости для большей устойчивости. Уплощенный или слегка выпуклый полиэтилен высокой плотности Затем поверхность вставляется на большеберцовый компонент, так что вес переносится с металла на пластик, а не с металла на металл. Во время операции необходимо исправить любые деформации и сбалансировать связки, чтобы колено имело хороший диапазон движений, было стабильным и ровным. В некоторых случаях суставная поверхность надколенника также удаляется и заменяется полиэтиленовой пуговицей, приклеенной к задней поверхности надколенника. В остальных случаях надколенник заменяют в неизменном виде.

Технологии
В последние годы наблюдается рост технической помощи при имплантации тотальных замен коленного сустава. Традиционно замена коленного сустава выполнялась с использованием механических приспособлений, мало чем отличающихся от тех, что используются в плотницких работах. Эти механические приспособления полагаются на зрение и человеческое суждение. Используя компьютерную помощь для обеспечения навигации, навигационные замены коленного сустава помогают более точно разместить имплантированные замены коленного сустава на основе механической оси. Хотя эти имплантаты устанавливаются более точно, долгосрочные результаты не улучшились.[18] Точно так же сенсорное руководство обеспечивает точную обратную связь, чтобы продемонстрировать натяжение мягких тканей, чтобы помочь в руководстве по установке замены коленного сустава.[19] При замене коленного сустава с помощью роботов учитывается как механическая ось, так и баланс мягких тканей, чтобы помочь хирургу в установке замены коленного сустава. Краткосрочные результаты роботизированной замены коленного сустава многообещающи.[20]
Послеоперационный контроль боли
Техники регионарной анальгезии (нейроаксиальная анестезия или непрерывная блокада бедренного нерва[21] или блокаду аддукторного канала).[22] Инфильтрация под местной анестезией в перикапсулярную область с использованием липосомального бупивакаина обеспечивает хорошее обезболивание в послеоперационном периоде без увеличения риска нестабильности или повреждения нервов.[23] Комбинированный подход местной инфильтрационной анальгезии и блокады бедренного нерва для достижения мультимодальной анальгезии является распространенным.
Споры
Цементированный или бесцементный
Бедренные, большеберцовые и надколенниковые компоненты полного протезирования коленного сустава фиксируются к кости с помощью цементных или бесцементных имплантатов для тотального протезирования коленного сустава. Цементная фиксация выполняется на подавляющем большинстве выполненных тотальных замен коленного сустава. Однако краткосрочные испытания показывают, что боль может уменьшиться.[24] Есть опасения по поводу расшатывания большеберцовой кости после имплантации, что в настоящее время препятствует широкому применению бесцементных замен коленного сустава.[25]
Денервация надколенника
Есть дебаты относительно денервации надколенника. Считается, что боль в передней части колена связана с соединением надколенника и бедренного компонента. Некоторые хирурги считают, что использование электрокоагуляции для денервации надколенника снижает вероятность послеоперационной боли в передней части колена.[26][27]
Шлифовка надколенника
Многие хирурги в США регулярно проводят шлифовку надколенника, в то время как многие хирурги в Азии и Европе этого не делают. Шлифовка надколенника выполняется путем удаления хряща с поверхности колена и замены его полиэтиленом. Хирурги, которые обычно не меняют поверхность надколенника, не считают, что это существенный вклад в уменьшение боли, когда нет доказательств артрита, вызывающего боль. пателлофеморальный сустав. Некоторые хирурги считают, что рутинная шлифовка коленной чашечки нерентабельна, и что обычная шлифовка надколенника может привести к увеличению осложнений, таких как перелом надколенника.[28] Другие хирурги обеспокоены тем, что пациенты с неизолированной коленной чашечкой могут усилить боль после операции. Мета-анализ, оценивающий результаты после шлифовки надколенника, показал, что обычная шлифовка более надежно снимает боль пациента.[29]
Компонент полиэтилена большеберцовой кости
Полиэтилен - это пластиковый компонент, который вставляется между бедренным и большеберцовым компонентами. В последние годы было опубликовано несколько различных конструкций полиэтилена, в том числе задняя стабилизированная (PS), крестообразная фиксация (CR), двухкрестная фиксация (BCR), а также медиально конгруэнтная (MC) и подвижная опора.
Удержание или отторжение связок
В задняя крестообразная связка (PCL) важен для стабильности колена, предотвращая задний подвывих большеберцовой кости, уменьшая напряжение сдвига, увеличивая сгибание и плечо рычага разгибательного механизма, вызывая откат бедренной кости при сгибании и, таким образом, сводя к минимуму истирание полиэтилена за счет снижения нагрузки на суставы. суставная поверхность.[30] Имплант PS использует штифт, который встроен в имплантат для компенсации потери PCL. Сторонники сохранения PCL советуют, что трудно сбалансировать колено CR, а неестественные физиологические нагрузки могут увеличить износ полиэтилена.[30] Многочисленные исследования продемонстрировали минимальную разницу между двумя дизайнами или ее отсутствие.[30][31]
Медиальный конгруэнтный полиэтилен и фиксация связок
Сторонники замены коленного сустава MC и BCR смотрят в противоположных направлениях, уменьшая или увеличивая движение всего колена соответственно. Замена коленного сустава MC пытается имитировать более естественное движение колена, уменьшая движение на медиальной стороне колена и позволяя увеличить движение на боковой стороне сустава. Это имитирует внешнее вращение и отведение большеберцовой кости, наблюдаемое при нормальной ходьбе. Несколько исследований показали улучшенные профили походки, но для демонстрации улучшенных результатов необходимы долгосрочные исследования.[32][33] И наоборот, колено BCR сохраняет Передний и задние крестообразные связки, чтобы попытаться имитировать нормальное натяжение связок колена. Обеспокоенность проблемами увеличения количества пересмотров привела к тому, что некоторые проекты были сняты с рынка.[34]
Подвижный подшипник
Подвижная конструкция подшипника позволяет полиэтилену свободно перемещаться внутри большеберцовой кости. Между тем, другие конструкции компонентов фиксируются на большеберцовой кости и сочленяются только на бедренной кости и полиэтиленовом соединении.[35] Нет убедительных доказательств того, что этот подход улучшает функцию колена, смертность, побочные эффекты или количество боли по сравнению с подходом с фиксированной опорой для полной замены коленного сустава.[35] Конструкции подвижных подшипников важны для снижения скорости износа при артропластике коленного сустава на шарнире.[36]
Минимально инвазивный
Минимально инвазивные процедуры были разработаны для полной замены коленного сустава, не повреждающего сухожилие четырехглавой мышцы. Существуют разные определения минимально инвазивной хирургии коленного сустава, которые могут включать более короткую длину разреза, ретракцию надколенника без выворота (вращения) и использование специальных инструментов. Рандомизированных исследований немного, но исследования показали меньшую послеоперационную боль, более короткое пребывание в больнице и более короткое выздоровление. Однако ни одно исследование не показало долгосрочных преимуществ.[3]
Частичная замена коленного сустава
Однокомпонентная артропластика (UKA), также называемая частичная замена коленного сустава, это вариант для некоторых. Колено обычно делится на три «отсека»: медиальный, боковой, и пателлофеморальный. Большинство людей с артритом, достаточно серьезным, чтобы рассматривать замену коленного сустава, имеют значительный износ в двух или более из указанных выше отделений, и им лечат полную замену коленного сустава (TKA). У меньшинства людей с остеоартритом износ в основном происходит в одном отделе, обычно в медиальном, и они могут быть кандидатами на замену коленного сустава с одним отделением. Преимущества UKA по сравнению с TKA включают меньший разрез, более легкую послеоперационную реабилитацию, лучший послеоперационный диапазон движений, более короткое пребывание в больнице, меньшую кровопотерю, меньший риск инфекции, скованность и сгустки крови, но при необходимости - более сложную доработку. Лица с инфекционным или воспалительным артритом (ревматоидный артрит, волчанка, псориаз ) или выраженная деформация не подходят для этой процедуры.[37]
Многие исследования демонстрируют более высокую частоту повторных операций, связанных с частичной заменой коленного сустава. Частота ревизий значительно различается в зависимости от конструкции имплантата и техники имплантации.[38]
Компоненты и зоны
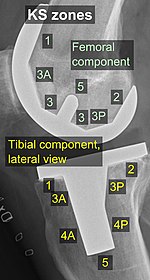
Стандартные зоны вокруг компонентов используются для определения, например, признаков расшатывания при последующем рентгенологическом наблюдении. Существуют различные системы классификации для определения таких зон.[40][41] в том числе по зонам KS (Knee Society), опубликованным в 2015 году.[39]

Основные компоненты коленного протеза.

Зоны СК, переднезадний (АП) вид.[39]
Ниже приведены конкретные зоны KS, где * означает, что зона может быть указана как «A» (передняя), «P» (задняя), «M» (медиальная) или «L» (латеральная):[39]
- Бедренный компонент (вид сбоку)
- Зона 1 и 2: передний и задний фланцы соответственно.
- Зона 3: центральный бокс / дистальная область фиксации, где «A» и «P» обозначают соответствующие фаски, если они видны *
- Зона 4: выдвижение стержня *
- Зона 5: Стебель
- Большеберцовый компонент:
- Зона 1: спереди сбоку, медиальнее на переднезаднем (AP) виде.
- Зона 2: Задний вид сбоку, сбоку вид AP.
- Зона 3: Центральная зона фиксации киля / выноса / штифта *
- Зона 4: выдвижение стержня *
- Зона 5: нижняя часть киля или форштевня.
Риски
Риски и осложнения при замене коленного сустава[42] похожи на те, которые связаны со всеми совместные замены. Наиболее серьезным осложнением является инфицирование сустава, которое встречается менее чем у 1% пациентов. Факторы риска заражения связаны как с пациентом, так и с хирургическими факторами.[43] Тромбоз глубоких вен встречается примерно у 15% пациентов и является симптоматическим у 2–3%. Поражения нервов встречаются у 1-2% пациентов. Постоянная боль или скованность возникают у 8–23% пациентов. Отказ протеза возникает примерно у 2% пациентов в возрасте 5 лет.[3]
Повышенный риск осложнений при тучный люди, проходящие полную замену коленного сустава.[44] Пациентам с патологическим ожирением следует посоветовать сбросить вес перед операцией и, если они соответствуют требованиям по медицинским показаниям, вероятно, будет полезно бариатрической хирургии.[45]
Трещины или сколы на полиэтиленовой платформе между бедренными и большеберцовыми компонентами могут вызывать беспокойство. Эти фрагменты могут застрять в колене и вызывать боль или перемещаться в другие части тела. Достижения в дизайне имплантатов значительно уменьшили эти проблемы, но все еще существует возможность для беспокойства по поводу срока службы замены коленного сустава.
Тромбоз глубоких вен
По данным Американской академии хирургов-ортопедов (AAOS), тромбоз глубоких вен в ноге - «наиболее частое осложнение операции по замене коленного сустава ... профилактика ... может включать периодическое поднятие ног пациента, упражнения на голень для улучшения кровообращения, поддерживающие чулки и лекарства для разжижения крови».[2] Некоторые лекарства, используемые для разжижения крови для предотвращения тромботических явлений, включают прямые пероральные антикоагулянты (например, ривароксабан, дабигатран и апиксабан), низкомолекулярные гепарины (например, далтепарин, эноксапарин) и антиагрегантный препарат аспирин. Хотя предполагается, что аспирин не уступает ривароксабану, неясно, подходит ли аспирин для всех пациентов.[46] Это особенно верно для тех людей, у которых есть дополнительные факторы риска венозных тромбоэмболий, и тех людей, которые подвержены риску резистентности к аспирину.[47]
Переломы
Перипротез Переломы становятся все более частыми с возрастом пациентов и могут возникать во время операции или после операции. В зависимости от локализации перелома и устойчивости протеза их можно лечить хирургическим путем с открытой репозицией и внутренней фиксацией или ревизией протеза.[нужна цитата ]
Потеря движения
Колено иногда может не восстанавливать свой нормальный диапазон движений (обычно 0–135 градусов) после полной замены коленного сустава. Во многом это зависит от предоперационной функции. У большинства пациентов может достигать 0–110 градусов, но может наблюдаться скованность сустава. В некоторых случаях для уменьшения послеоперационной скованности используют манипуляции с коленом под наркозом. Есть также много имплантатов от производителей, которые предназначены для «гибкости» колен и предлагают больший диапазон движений.
Нестабильность
У некоторых пациентов после операции коленная чашечка вывихивается на внешнюю сторону колена. Это болезненно и обычно требует хирургического вмешательства, чтобы выровнять коленную чашечку. Однако такое бывает довольно редко.
Рыхление
Расшатывание протеза может быть указано на Рентгеновский тонкими рентгенопрозрачными пространствами вокруг имплантата или, что более очевидно, смещением имплантата.[48]
Инфекция
Текущая классификация AAOS делит протезные инфекции на четыре типа.[49]
- Тип 1 (положительный интраоперационный посев): два положительных интраоперационных посева.
- Тип 2 (ранняя послеоперационная инфекция): инфекция, возникающая в течение первого месяца после операции.
- Тип 3 (острая гематогенная инфекция): гематогенный засеянный участок ранее хорошо функционирующего протеза.
- Тип 4 (поздняя хроническая инфекция): хроническое вялотекущее течение; инфекция присутствует более месяца
Несмотря на то, что перипротезная инфекция встречается относительно редко, она остается одним из самых сложных осложнений артропластики сустава. Подробный клинический анамнез и физикальное обследование остаются наиболее надежными инструментами для распознавания потенциальной перипротезной инфекции. В некоторых случаях могут присутствовать классические признаки жара, озноба, болезненных ощущений в суставах и дренирующих носовых пазух, а диагностические исследования просто проводятся для подтверждения диагноза. В действительности, однако, у большинства пациентов эти клинические признаки отсутствуют, и на самом деле клинические проявления могут перекрываться с другими осложнениями, такими как асептическое расшатывание и боль. В этих случаях диагностические тесты могут быть полезны для подтверждения или исключения инфекции.

Современная диагностика инфекции при полной замене коленного сустава основана на критериях Общества скелетно-мышечной инфекции (MSIS).[50] Они есть:
1. С протезом сообщается синусовый тракт; или 2. Патоген выделяют путем посева, по крайней мере, из двух отдельных образцов ткани или жидкости, полученных из пораженного протезного сустава; или
Существуют четыре из следующих шести критериев:
1. повышенная скорость оседания эритроцитов в сыворотке (СОЭ> 30 мм / ч) и концентрация С-реактивного белка в сыворотке (СРБ> 10 мг / л);
2. повышенное количество синовиальных лейкоцитов,
3. повышенный процент синовиальных нейтрофилов (PMN%),
4. наличие гноя в пораженном суставе,
5. выделение микроорганизма в одной культуре перипротезной ткани или жидкости, или
6. Более пяти нейтрофилов на поле высокого увеличения в пяти полях высокого увеличения, наблюдаемых при гистологическом анализе перипротезной ткани при увеличении × 400.
Ни один из вышеуказанных лабораторных тестов не имеет 100% чувствительности или специфичности для диагностики инфекции. Специфичность улучшается, когда тесты проводятся у пациентов, у которых есть клинические подозрения. СОЭ и СРБ остаются хорошими тестами 1-й линии для скрининга (высокая чувствительность, низкая специфичность). Аспирация сустава остается тестом с наивысшей специфичностью для подтверждения инфекции.
Выбор лечения зависит от типа протезной инфекции.[51]
- Положительные интраоперационные культуры: только антибиотикотерапия
- Ранние послеоперационные инфекции: обработка раны, антибиотики и удержание протеза.
- Острые гематогенные инфекции: хирургическая обработка раны, антибактериальная терапия, ретенция протеза.
- Поздняя хроническая форма: отсроченная обменная артропластика. Хирургическая дебридментация и парентеральные антибиотики только в этой группе имеют ограниченный успех, а стандарт лечения включает обменное артропластику.[52]
Соответствующие дозы антибиотиков можно найти в следующей лекции учебного курса AAOS.[49]
Послеоперационная оценка

Замена коленного сустава обычно оценивается Рентгеновский, включая следующие меры:

HKA: Угол бедра, колена и щиколотки, в идеале составляет 3 °. Varum до 3 ° валгум из прямой угол.[54]

- FFC: угол фронтального бедренного компонента. Обычно считается оптимальным, когда вальгусный угол составляет 2–7 °.[55]
- FTC: угол переднего большеберцового компонента, который считается оптимальным при нахождении прямой угол. Варусное положение более 3 °, как правило, увеличивает вероятность отказа протеза.[55]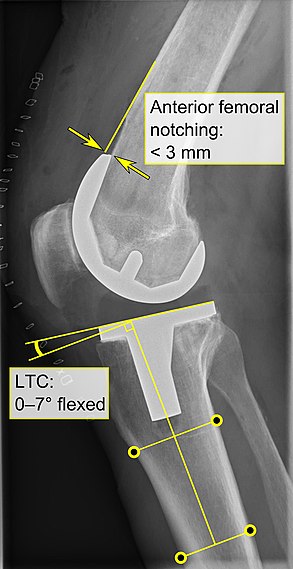
- Передняя вырезка бедра (бедренный компонент, вызывающий уменьшение толщины переднего дистального отдела бедренной кости), по-видимому, вызывает повышенный риск переломов, если он превышает 3 мм.[56]
- LTC: латеральный (или сагиттальный) угол большеберцового компонента, который идеально расположен так, чтобы большеберцовая кость была согнута на 0–7 ° по сравнению с под прямым углом к большеберцовой пластине.[55]
Послеоперационная реабилитация
Продолжительность послеоперационной госпитализации составляет в среднем 5 дней в зависимости от состояния здоровья пациента и объема поддержки, доступной за пределами больницы.[57] Защищено несущая способность на костылях или ходок требуется, пока не будет указано хирургом[58] из-за слабости четырехглавой мышцы[59] В ближайшем послеоперационном периоде до 39% пациентов, перенесших замену коленного сустава, испытывают неадекватный контроль боли.[60]
Чтобы повысить вероятность хорошего результата после операции, несколько недель физиотерапия является необходимым. В эти недели терапевт поможет пациенту вернуться к нормальной деятельности, а также предотвратить образование тромбов, улучшить кровообращение, увеличить диапазон движений и, в конечном итоге, укрепить окружающие мышцы с помощью специальных упражнений. Были ли такие методы, как нервно-мышечная электростимуляция неясны, эффективны ли они для увеличения силы мышц колена после операции.[61]Часто диапазон движений (до пределов протеза) восстанавливается в течение первых двух недель (чем раньше, тем лучше). Со временем пациенты могут увеличивать нагрузку на оперированную ногу и в конечном итоге могут переносить полную нагрузку под руководством физиотерапевта.[58] Примерно через десять месяцев пациент сможет вернуться к нормальной повседневной деятельности, хотя прооперированная нога может быть значительно слабее неоперированной.[59]
Для пациентов, перенесших послеоперационную замену коленного сустава, неподвижность является фактором, вызванным болью и другими осложнениями. Подвижность известна как важный аспект биологии человека, который оказывает положительное влияние на систему организма.[62] В литературе хорошо задокументировано, что физическая неподвижность влияет на все системы организма и способствует функциональным осложнениям длительной болезни.[63] В большинстве медико-хирургических больничных отделений, которые выполняют замену коленного сустава, передвижение является ключевым аспектом ухода за пациентами. Раннее передвижение может снизить риск осложнений, связанных с иммобилизацией, таких как пролежни, тромбоз глубоких вен (ТГВ), нарушение функции легких и потеря функциональной подвижности.[64] Поощрение медсестер и оказание помощи пациентам на ранней стадии показало, что это значительно снижает количество перечисленных выше осложнений, а также сокращает продолжительность пребывания в больнице и расходы, связанные с дальнейшей госпитализацией.[64] Медсестры также могут работать с такими командами, как физиотерапия и трудотерапия, для достижения целей передвижения и уменьшения осложнений.[65]
Непрерывное пассивное движение (CPM) - это подход к послеоперационной терапии, при котором используется машина для непрерывного перемещения колена в определенном диапазоне движений с целью предотвращения скованности суставов и улучшения восстановления.[66][67] Нет никаких доказательств того, что терапия CPM приводит к клинически значимому улучшению диапазона движений, боли, функции колен или качества жизни.[67] СРМ недорога, удобна и помогает пациентам соблюдать режим лечения. Однако CPM следует использовать в сочетании с традиционной физиотерапией.[66] В необычных случаях, когда у человека есть проблема, препятствующая стандартному мобилизационному лечению, может быть полезна CPM.[66]
Криотерапия, также известная как «холодовая терапия», иногда рекомендуется после операции для облегчения боли и уменьшения отека колена. Криотерапия подразумевает прикладывание пакетов со льдом или охлажденной воды к коже коленного сустава. Однако доказательства того, что криотерапия уменьшает боль и отек, очень слабы, и было показано, что польза от операции по замене коленного сустава очень мала.[68]
Некоторые врачи и пациенты могут рассмотреть возможность УЗИ при тромбозе глубоких вен после замены коленного сустава.[69] Однако такой вид проверки следует проводить только по показаниям, потому что выполнять ее в плановом порядке ненужное медицинское обслуживание.[69] Если существует заболевание, которое может вызвать тромбоз глубоких вен, врач может выбрать лечение пациентов с криотерапия и прерывистое пневматическое сжатие в профилактических целях.[нужна цитата ]
Ни то, ни другое габапентин ни прегабалин оказались полезными при боли после замены коленного сустава.[70] В Кокрановском обзоре сделан вывод о том, что ранние мультидисциплинарные программы реабилитации могут дать лучшие результаты при уровне активности и участия.[71]
Частота
При 718 000 госпитализаций артропластика коленного сустава составила 4,6% от всех операций в операционных в США в 2011 году, что делает ее одной из самых распространенных процедур, выполняемых во время пребывания в больнице.[72][73] В период с 2001 по 2011 год количество процедур артропластики коленного сустава, выполненных в больницах США, увеличилось на 93%.[74] Исследование общественных больниц в США показало, что в 2012 году среди госпитализаций, которые включали операцию OR, артропластика коленного сустава была операцией OR, выполняемой наиболее часто во время пребывания в больнице, оплачиваемой Medicare (10,8 процента случаев) и частной страховкой (9,1 процента). Артропластика коленного сустава не входила в пятерку наиболее часто выполняемых операций ИЛИ при пребывании, оплачиваемом программой Medicaid, или при незастрахованном пребывании.[75]
К 2030 году прогнозируется увеличение спроса на первичное тотальное эндопротезирование коленного сустава до 3,48 миллиона операций, выполняемых ежегодно в США.[76]
Смотрите также
- Имплантация аутологичных хондроцитов
- Хирургия микротрещин
- Остеоартроз коленного сустава
- Остеоинтеграция
- Пересадка мениска
использованная литература
- ^ Саймон Х. Палмер (27 июня 2012 г.). «Тотальное артропластика коленного сустава». Ссылка на Medscape.
- ^ а б «Полная замена коленного сустава». Американская академия хирургов-ортопедов. Декабрь 2011 г.
- ^ а б c Леопольд СС (апрель 2009 г.). «Минимально инвазивная тотальная артропластика коленного сустава при остеоартрозе». N. Engl. J. Med. 360 (17): 1749–58. Дои:10.1056 / NEJMct0806027. PMID 19387017.
- ^ Эванс, Джонатан Т; Уокер, Роберт В. Эванс, Джонатан П.; Блом, Эшли В.; Сэйерс, Адриан; Уайтхаус, Майкл Р. (февраль 2019 г.). «Как долго длится замена коленного сустава? Систематический обзор и метаанализ серий случаев и отчетов национальных регистров с последующим наблюдением более 15 лет». Ланцет. 393 (10172): 655–663. Дои:10.1016 / S0140-6736 (18) 32531-5. ЧВК 6381229. PMID 30782341.
- ^ Ван Манен, доктор медицины; Nace, J; Монт, Массачусетс (ноябрь 2012 г.). «Ведение первичного остеоартроза коленного сустава и показания к тотальному артропластике коленного сустава для врачей общей практики». Журнал Американской остеопатической ассоциации. 112 (11): 709–715. PMID 23139341.
- ^ Томас, Дэниел Дж. (5 января 2017 г.). «3D-печать долговечных коленных имплантатов для конкретных пациентов». Журнал ортопедии. 14 (1): 182–183. Дои:10.1016 / j.jor.2016.12.015. ISSN 0972-978X. ЧВК 5220165. PMID 28123259.
- ^ Дейл Г.Д., Хендерсон Н.Е., Матекель Р.Л., Райдер М.Г., Гарбер М.Б., Эллисон СК (февраль 2000 г.). «Эффективность мануальной физиотерапии и упражнений при остеоартрозе коленного сустава. Рандомизированное контролируемое исследование». Анна. Междунар. Med. 132 (3): 173–81. Дои:10.7326/0003-4819-132-3-200002010-00002. PMID 10651597.
- ^ а б Кук Т.Д., ЕА сани, Скадамор Р.А. (2007). «Выравнивание колена во фронтальной плоскости: необходимость стандартизированных измерений». J Ревматол. 34 (9): 1796–801. PMID 17787049.
- ^ а б В-Даль, Аннет; Токсвиг-Ларсен, Сорен; Роос, Ева М. (2009). «Связь между выравниванием колена и болью в колене у пациентов, которым хирургическим путем лечили медиальный остеоартрит коленного сустава с помощью остеотомии высокой большеберцовой кости. Последующее исследование через год». BMC скелетно-мышечные заболевания. 10 (1): 154. Дои:10.1186/1471-2474-10-154. ISSN 1471-2474. ЧВК 2796991. PMID 19995425.
- ^ а б Cherian, Джеффри Дж .; Kapadia, Bhaveen H .; Банерджи, Самик; Jauregui, Julio J .; Исса, Кимона; Монт, Майкл А. (2014). «Механическая, анатомическая и кинематическая оси в TKA: концепции и практическое применение». Текущие обзоры в костно-мышечной медицине. 7 (2): 89–95. Дои:10.1007 / s12178-014-9218-у. ISSN 1935-973X. ЧВК 4092202. PMID 24671469.
- ^ Sheehy, L .; Felson, D .; Zhang, Y .; Niu, J .; Lam, Y.-M .; Segal, N .; Lynch, J .; Кук, Т.Д.В. (2011). «Последовательно ли измерение анатомической оси позволяет прогнозировать угол бедра, колена и лодыжки (HKA) для исследований выравнивания колена при остеоартрите? Анализ рентгенограмм длинных конечностей из многоцентрового исследования остеоартрита (MOST)». Остеоартрит и хрящ. 19 (1): 58–64. Дои:10.1016 / j.joca.2010.09.011. ISSN 1063-4584. ЧВК 3038654. PMID 20950695.
- ^ Чешам, Росс Александр; Шанмугам, Шиварамкумар (13 октября 2016 г.). «Улучшает ли предоперационная физиотерапия послеоперационные исходы у пожилых людей, перенесших тотальное эндопротезирование коленного сустава? Систематический обзор». Теория и практика физиотерапии. 33 (1): 9–30. Дои:10.1080/09593985.2016.1230660. PMID 27736286. S2CID 23316275.
- ^ Макдоналдс; Пейдж, MJ; Берингер, К; Васиак, Дж; Спроусон, А. (13 мая 2014 г.). «Предоперационное обучение замене тазобедренного или коленного сустава». Кокрановская база данных систематических обзоров (5): CD003526. Дои:10.1002 / 14651858.CD003526.pub3. ЧВК 7154584. PMID 24820247.
- ^ Смит, ТО; Абоэльмагд, Т; Шарнир, CB; МакГрегор, А (сентябрь 2016 г.). «Уменьшает ли бариатрическая хирургия перед тотальным эндопротезом тазобедренного или коленного сустава послеоперационные осложнения и улучшает ли клинические исходы для пациентов с ожирением? Систематический обзор и метаанализ» (PDF). Журнал Bone & Joint. 98-В (9): 1160–6. Дои:10.1302 / 0301-620x.98b9.38024. PMID 27587514.
- ^ Verra, Wiebe C .; van den Boom, Lennard G.H .; Джейкобс, Уилко; Клемент, Даррен Дж .; Wymenga, Ate A. B .; Нелиссен, Роб Г. Х. Х. (11 октября 2013 г.). «Удержание в сравнении с принесением в жертву задней крестообразной связки при тотальном артропластике коленного сустава для лечения остеоартрита». Кокрановская база данных систематических обзоров (10): CD004803. Дои:10.1002 / 14651858.CD004803.pub3. ISSN 1469-493X. ЧВК 6599815. PMID 24114343.
- ^ Верра, туалет; ван ден Бум, LG; Джейкобс, Вт; Клемент, диджей; Wymenga, AA; Нелиссен, Р.Г. (11 октября 2013 г.). «Удержание в сравнении с принесением в жертву задней крестообразной связки при тотальном артропластике коленного сустава для лечения остеоартрита». Кокрановская база данных систематических обзоров (10): CD004803. Дои:10.1002 / 14651858.CD004803.pub3. ЧВК 6599815. PMID 24114343.
- ^ [1] Скотт, доктор медицины Р. Заднее артропластика коленного сустава с сохранением крестообразной связки. J Med Ins. 2017; 2017 (20). doi:https://doi.org/10.24296/jomi/20
- ^ Пикард, Фредерик; Глубоко, Камаль; Дженни, Жан Ив (ноябрь 2016 г.). «Современное состояние компьютерной навигации по тотальному эндопротезированию коленного сустава». Хирургия коленного сустава, Спортивная травматология, Артроскопия. 24 (11): 3565–3574. Дои:10.1007 / s00167-016-4337-1. ISSN 1433-7347. PMID 27704159. S2CID 2627370.
- ^ Чоу, Джимми; Закон, Цун Йи; Рош, Мартин (2018). «Сенсорная балансировка мягких тканей при тотальном артропластике коленного сустава». Достижения экспериментальной медицины и биологии. 1093: 327–334. Дои:10.1007/978-981-13-1396-7_25. ISBN 978-981-13-1395-0. ISSN 0065-2598. PMID 30306492.
- ^ Хлопас, Антон; Содхи, Нипун; Султан, Ассем А .; Чухтай, Морад; Моллой, Роберт М .; Монт, Майкл А. (июль 2018 г.). «Тотальное эндопротезирование коленного сустава с помощью роботизированной руки». Журнал артропластики. 33 (7): 2002–2006. Дои:10.1016 / j.arth.2018.01.060. ISSN 1532-8406. PMID 29506926.
- ^ Тофтдаль, К; Николайсен, Л; Haraldsted, V; Madsen, F; Tønnesen, EK; Søballe, K (апрель 2007 г.). «Сравнение пери- и внутрисуставной анальгезии с блокадой бедренного нерва после тотального эндопротезирования коленного сустава: рандомизированное клиническое исследование». Acta Orthopaedica. 78 (2): 172–9. Дои:10.1080/17453670710013645. PMID 17464603.
- ^ Целевая группа Американского общества анестезиологов по лечению острой боли (февраль 2012 г.). «Практические рекомендации по лечению острой боли в периоперационном периоде: обновленный отчет Целевой группы Американского общества анестезиологов по лечению острой боли». Анестезиология. 116 (2): 248–273. Дои:10.1097 / ALN.0b013e31823c1030. PMID 22227789.
- ^ Эссвинг, П; Аксельссон, К; Åberg, E; Spännar, H; Гупта, А; Лундин, А (октябрь 2011 г.). «Локальная инфильтрационная анальгезия по сравнению с интратекальным морфином для послеоперационного обезболивания после тотального эндопротезирования коленного сустава: рандомизированное контролируемое исследование». Анестезия и обезболивание. 113 (4): 926–33. Дои:10.1213 / ANE.0b013e3182288deb. PMID 21821506. S2CID 45897828.
- ^ Накама, Хилберто Ёсинобу; Печкин, Мария Стелла; Алмейда, Густаво Дж. М.; Лира Нето, Озорио де Алмейда; Queiroz, Antônio AB; Наварро, Рикардо Дизиоли (17 октября 2012 г.). «Варианты фиксации цементной, бесцементной или гибридной фиксации при тотальном артропластике коленного сустава при остеоартрите и других нетравматических заболеваниях». Кокрановская база данных систематических обзоров. 10: CD006193. Дои:10.1002 / 14651858.cd006193.pub2. ISSN 1465-1858. PMID 23076921.
- ^ Миллер, Адам Дж .; Стимак, Джеффри Д .; Smith, Langan S .; Feher, Anthony W .; Yakkanti, Madhusudhan R .; Малкани, Артур Л. (апрель 2018 г.). «Результаты цементной и бесцементной первичной тотальной артропластики коленного сустава с использованием того же дизайна имплантата». Журнал артропластики. 33 (4): 1089–1093. Дои:10.1016 / j.arth.2017.11.048. ISSN 1532-8406. PMID 29275115.
- ^ Pulavarti, Ramnadh S .; Raut, Videsh V .; Маклаучлан, Джордж Дж. (Май 2014 г.). «Денервация надколенника при первичной тотальной артропластике коленного сустава - рандомизированное контролируемое исследование с последующим наблюдением в течение 2 лет». Журнал артропластики. 29 (5): 977–981. Дои:10.1016 / j.arth.2013.10.017. ISSN 1532-8406. PMID 24291230.
- ^ Мотифифард, Мехди; Назем, Халилолла; Зарфешани, Аида; Зарфешани, Кавех (2018). «Влияние нейрэктомии с помощью электрокоагуляции надколенника на послеоперационную боль у пациентов, направленных на тотальную артропластику коленного сустава». Передовые биомедицинские исследования. 7: 9. Дои:10.4103 / abr.abr_154_16. ISSN 2277-9175. ЧВК 5812092. PMID 29456980.
- ^ Zmistowski, Benjamin M .; Fillingham, Yale A .; Лосось, Гарольд I .; Уорд, Дерек Т .; Хорошо, Роберт П .; Лоннер, Джесс Х. (сентябрь 2019 г.). «Рутинная шлифовка надколенника во время тотальной артропластики коленного сустава неэффективна с точки зрения затрат у пациентов без пателлярного артрита». Журнал артропластики. 34 (9): 1963–1968. Дои:10.1016 / j.arth.2019.04.040. ISSN 1532-8406. PMID 31104838.
- ^ Мильорини, Филиппо; Эшвайлер, Йорг; Невьера, Марк; Эль-Манси, Яссер; Тингарт, Маркус; Рат, Бьорн (октябрь 2019 г.). «Лучшие результаты шлифовки надколенника во время первичной тотальной артропластики коленного сустава: исследование метаанализа». Архив ортопедической и травматологической хирургии. 139 (10): 1445–1454. Дои:10.1007 / s00402-019-03246-z. ISSN 1434-3916. PMID 31367842. S2CID 199056777.
- ^ а б c Маруяма, Шигеки; Йошия, Шиничи; Мацуи, Нобуцо; Курода, Рёске; Куросака, Масахиро (1 апреля 2004 года). «Функциональное сравнение артропластики коленного сустава с сохранением задней крестообразной связки с задней стабилизированной тотальной артропластикой коленного сустава1 1. Никаких преимуществ или средств в поддержку этого исследования получено не было». Журнал артропластики. 19 (3): 349–353. Дои:10.1016 / j.arth.2003.09.010. ISSN 0883-5403. PMID 15067650.
- ^ Лонго, Умиле Джузеппе; Чуффреда, Мауро; Маннеринг, Николай; Д'Андреа, Валерио; Лочер, Джоэл; Сальваторе, Джузеппе; Денаро, Винченцо (апрель 2018 г.). «Результаты задней стабилизации по сравнению с тотальной артропластикой коленного сустава с сохранением крестообразной связки». Журнал хирургии коленного сустава. 31 (4): 321–340. Дои:10.1055 / с-0037-1603902. ISSN 1938-2480. PMID 28666292. S2CID 4185540.
- ^ Gray, Hans A .; Гуань, Шаньюанье; Янг, Тони Дж .; Доузи, Мишель М .; Чунг, Питер Ф .; Панди, Маркус Г. (29 января 2020 г.). «Сравнение задне-стабилизированного, удерживающего крестообразную связку и медиально-стабилизированного движения коленного имплантата во время ходьбы». Журнал ортопедических исследований. 38 (8): 1753–1768. Дои:10.1002 / jor.24613. ISSN 1554-527X. PMID 31994751. S2CID 210946564.
- ^ Доузи, Мишель М .; Гулд, Дэниел Дж .; Спелман, Тимоти; Панди, Маркус Дж .; Чунг, Питер Ф. (7 февраля 2020 г.). «Рандомизированное контролируемое испытание, сравнивающее тотальный протез коленного сустава, стабилизированный медиально, с сохранением крестообразной кости и стабилизированным задним ходом: отчет о клинических и функциональных результатах после полной замены коленного сустава». Журнал артропластики. 35 (6): 1583–1590.e2. Дои:10.1016 / j.arth.2020.01.085. ISSN 1532-8406. PMID 32139194.
- ^ Pelt, Christopher E .; Sandifer, Phillip A .; Gililland, Jeremy M .; Андерсон, Майк Б.; Питерс, Кристофер Л. (сентябрь 2019 г.). «Средняя трехлетняя выживаемость после новой тотальной артропластики коленного сустава с двухкрюзным удерживанием: исправления все еще выше, чем ожидалось?». Журнал артропластики. 34 (9): 1957–1962. Дои:10.1016 / j.arth.2019.04.030. ISSN 1532-8406. PMID 31160154.
- ^ а б Hofstede, Stefanie N .; Ноута, Клаас Ауке; Джейкобс, Уилко; ван Хофф, Миранда Л .; Wymenga, Ate B .; Pijls, Bart G .; Нелиссен, Роб Г. Х. Х .; Маранг-ван де Мхин, Перла Дж. (2015). «Протезы с подвижной опорой и протезами с фиксированной опорой для общего артропластики коленного сустава с сохранением задней крестообразной связки для послеоперационного функционального статуса у пациентов с остеоартритом и ревматоидным артритом» Кокрановская база данных систематических обзоров (2): CD003130. Дои:10.1002 / 14651858.CD003130.pub3. ISSN 1469-493X. PMID 25650566.
- ^ Барак, Роберт Л. (ноябрь 2001 г.). «Эволюция вращающегося шарнира для комплексной тотальной артропластики коленного сустава». Клиническая ортопедия и смежные исследования. 392 (392): 292–299. Дои:10.1097/00003086-200111000-00038. ISSN 0009-921X. PMID 11716398. S2CID 10331507.
- ^ Пал, Субрата (31 августа 2013 г.). Дизайн искусственных суставов и органов человека. Springer Science & Business Media. ISBN 978-1-4614-6255-2.
- ^ Чавла, Харшвардхан; van der List, Jelle P .; Христос, Александр Б .; Собреро, Максимилиано Р .; Zuiderbaan, Hendrik A .; Перл, Эндрю Д. (1 марта 2017 г.). «Ежегодные ревизии частичного и тотального эндопротезирования коленного сустава: сравнительный метаанализ». Коленка. 24 (2): 179–190. Дои:10.1016 / j.knee.2016.11.006. ISSN 0968-0160. PMID 27916580.
- ^ а б c d Менегини, Р. Майкл; Mont, Michael A .; Бакштейн, Дэвид Б .; Bourne, Роберт Б .; Деннис, Дуг А .; Скудери, Джайлс Р. (2015). «Разработка современной системы радиографической оценки и методологии проведения тотального артропластики коленного сустава». Журнал артропластики. 30 (12): 2311–2314. Дои:10.1016 / j.arth.2015.05.049. ISSN 0883-5403. PMID 26122112.
- ^ Napier, Ричард Дж .; О'Нил, Кристофер; О’Брайен, Симус; Доран, Эмер; Мокфорд, Брайан; Болдт, Йенс; Беверленд, Дэвид Э. (2018). «Проспективная оценка когорты в основном бесцементной тотальной артропластики коленного сустава без шлифовки надколенника: 10-летние результаты и выживаемость». BMC скелетно-мышечные заболевания. 19 (1): 205. Дои:10.1186 / s12891-018-2128-1. ISSN 1471-2474. ЧВК 6020353. PMID 29945574.
- ^ Кумар, Нишикант; Ядав, Чандрашекхар; Радж, Риши; Ананд, Сумит (2014). «Как интерпретировать послеоперационные рентгеновские снимки после тотального эндопротезирования коленного сустава». Ортопедической хирургии. 6 (3): 179–186. Дои:10.1111 / os.12123. ISSN 1757-7853. ЧВК 6583264. PMID 25179351.
- ^ «Хирургия замены коленного сустава в Бангалоре - Институт медицинских наук Видехи».
- ^ Tayton, E. R .; Frampton, C .; Hooper, G.J .; Янг, С. В. (1 марта 2016 г.). «Влияние пациента и хирургических факторов на частоту инфицирования после первичной тотальной артропластики коленного сустава». Костный сустав J. 98-В (3): 334–340. Дои:10.1302 / 0301-620X.98B3.36775. ISSN 2049-4394. PMID 26920958. S2CID 11627819.
- ^ Керкхоффс, GM; Servien, E; Данн, Вт; Dahm, D; Bramer, JA; Хаверкамп, Д. (17 октября 2012 г.). «Влияние ожирения на частоту осложнений и исход тотального эндопротезирования коленного сустава: метаанализ и систематический обзор литературы». Журнал костной и суставной хирургии. Американский объем. 94 (20): 1839–44. Дои:10.2106 / JBJS.K.00820. ЧВК 3489068. PMID 23079875.
- ^ Самсон А.Дж., Мерсер Г.Е., Кэмпбелл Д.Г. (сентябрь 2010 г.). «Полная замена коленного сустава у больных с ожирением: обзор литературы». ANZ J Surg. 80 (9): 595–9. Дои:10.1111 / j.1445-2197.2010.05396.x. PMID 20840400. S2CID 21564301.
- ^ Андерсон, Дэвид Р .; Данбар, Майкл; Мурнаган, Джон; Kahn, Susan R .; Гросс, Питер; Форсайт, Майкл; Пелет, Стефан; Фишер, Уильям; Белзил, Этьен; Долан, Шон; Кроутер, Марк (22 февраля 2018 г.). «Аспирин или ривароксабан для профилактики ВТЭ после артропластики тазобедренного или коленного сустава». Медицинский журнал Новой Англии. 378 (8): 699–707. Дои:10.1056 / NEJMoa1712746. ISSN 0028-4793.
- ^ ван Остером, Намер; Баррас, Майкл; Птица, Роберт; Нусем, Юлиан; Коттрелл, Нил (9 октября 2020 г.). "Обзор устойчивости к аспирину в профилактике ВТЭ в ортопедической хирургии". Наркотики. Дои:10.1007 / s40265-020-01413-w. ISSN 0012-6667.
- ^ Cyteval, C. (2016). «Визуализация коленных имплантатов и связанных с ними осложнений». Диагностическая и интервенционная визуализация. 97 (7–8): 809–821. Дои:10.1016 / j.diii.2016.02.015. ISSN 2211-5684. PMID 27423710.
- ^ а б Леоне Дж. М., Хансен А. Д. (2006). «Лечение инфекции в месте тотальной артропластики коленного сустава». Лекция курса Instr. 55: 449–61. PMID 16958480.
- ^ Парвизи, Джавад; Змистовский, Бенджамин; Бербари, Эли Ф .; Бауэр, Томас У .; Спрингер, Брайан Д .; Делла Валле, Крейг Дж .; Гарвин, Кевин Л .; Mont, Michael A .; Wongworawat, Montri D .; Залаврас, Харалампос Г. (22 сентября 2011 г.). «Новое определение перипротезной инфекции суставов: от рабочей группы Общества скелетно-мышечной инфекции». Клиническая ортопедия и смежные исследования. 469 (11): 2992–2994. Дои:10.1007 / s11999-011-2102-9. ЧВК 3183178. PMID 21938532.
- ^ Сегава Х., Цукаяма Д.Т., Кайл Р.Ф., Беккер Д.А., Густило РБ (1999). «Инфекция после тотального эндопротезирования коленного сустава. Ретроспективное исследование лечения восьмидесяти одной инфекции». J Bone Joint Surg Am. 81 (10): 1434–45. Дои:10.2106/00004623-199910000-00008. PMID 10535593.
- ^ Чиу Ф.Й., Чен СМ (2007). «Хирургическая дебридментация и парентеральные антибиотики при инфицированном ревизионном эндопротезировании коленного сустава». Clin. Orthop. Relat. Res. 461: 130–5. Дои:10.1097 / BLO.0b013e318063e7f3. PMID 17438469. S2CID 21867921.
- ^ S.G.F. Абрам, А.Г. Марш, Ф. Николь, А.С. Brydone, A. Mohammed, S.J. Спенсер (21 февраля 2018 г.). «Влияние нависания большеберцового компонента на результаты и боль при полной замене коленного сустава». Ортопедические процедуры.CS1 maint: несколько имен: список авторов (ссылка на сайт)
- ^ Инуи, Хироши; Такэтоми, Сюдзи; Накамура, Кенсуке; Такей, Сейра; Такеда, Хидеки; Танака, Сакаэ; Накагава, Такуми (2013). «Влияние обновлений навигационной системы на тотальное эндопротезирование коленного сустава». Спортивная медицина, артроскопия, реабилитация, терапия и технологии. 5 (1): 10. Дои:10.1186/2052-1847-5-10. ISSN 1758-2555. ЧВК 3653716. PMID 23638774. (CC-BY-2.0)
- ^ а б c Громов, Кирилл; Корчи, Муним; Thomsen, Morten G; Хастед, Хенрик; Трельсен, Андерс (2014). «Каково оптимальное совмещение большеберцовых и бедренных компонентов при артропластике коленного сустава?». Acta Orthopaedica. 85 (5): 480–487. Дои:10.3109/17453674.2014.940573. ISSN 1745-3674. ЧВК 4164865. PMID 25036719.
- ^ Ли, Джу Хун; Ван, Сеонг-Ир (2015). «Риск переднего надрезания бедренной кости при управляемой тотальной артропластике коленного сустава». Клиники ортопедической хирургии. 7 (2): 217–24. Дои:10.4055 / cios.2015.7.2.217. ISSN 2005-291X. ЧВК 4515463. PMID 26217469.
- ^ Картер, Эвелин М; Поттс, Генри WW (2014). «Прогнозирование продолжительности пребывания в больнице из электронной системы истории болезни: пример первичной полной замены коленного сустава». BMC Медицинская информатика и принятие решений. 14 (1): 26. Дои:10.1186/1472-6947-14-26. ISSN 1472-6947. ЧВК 3992140. PMID 24708853.
- ^ а б «Реабилитация» (PDF). massgeneral.org.
- ^ а б Валтонен, Ану; Пёйхёнен, Тапани; Хейнонен, Ари; Сипиля, Сарианна (1 октября 2009 г.). «Мышечный дефицит сохраняется после односторонней замены коленного сустава и имеет последствия для реабилитации». Физиотерапия. 89 (10): 1072–1079. Дои:10.2522 / ptj.20070295. ISSN 0031-9023. PMID 19713269.
- ^ Ян, Майкл М. Х .; Хартли, Ребекка Л .; Leung, Александр А .; Ронксли, Пол Э .; Джетте, Натали; Каша, Стивен; Рива-Камбрин, Джей (1 апреля 2019 г.). «Предоперационные предикторы плохого контроля острой послеоперационной боли: систематический обзор и метаанализ». BMJ Open. 9 (4): e025091. Дои:10.1136 / bmjopen-2018-025091. ISSN 2044-6055. ЧВК 6500309. PMID 30940757.
- ^ Монаган, Б; Колфилд, Б; О'Матуна, DP (20 января 2010 г.). «Поверхностная нервно-мышечная электростимуляция для укрепления четырехглавой мышцы до и после тотального эндопротезирования коленного сустава» (PDF). Кокрановская база данных систематических обзоров (1): CD007177. Дои:10.1002 / 14651858.CD007177.pub2. ЧВК 7211999. PMID 20091621.
- ^ Лия, 2013[требуется полная цитата ]
- ^ & Na; Дикинсон, С (2013). «Предисловие». Ежеквартальный сестринский уход. 36 (1): 1–2. Дои:10.1097 / cnq.0b013e3182750631. PMID 23221435.
- ^ а б Теодоро, 2016[требуется полная цитата ]
- ^ Онг и Пуа, 2011 г.[требуется полная цитата ]
- ^ а б c Американская ассоциация физиотерапии (15 сентября 2014 г.), «Пять вещей, которые должны задать вопросы врачам и пациентам», Мудрый выбор: инициатива Фонд ABIM, Американская ассоциация физиотерапии, получено 15 сентября 2014
- ^ а б Харви, Лиза А .; Brosseau, Люси; Герберт, Роберт Д. (6 февраля 2014 г.). «Непрерывное пассивное движение после тотального артропластики коленного сустава у людей с артритом». Кокрановская база данных систематических обзоров (2): CD004260. Дои:10.1002 / 14651858.CD004260.pub3. ISSN 1469-493X. PMID 24500904. S2CID 4123895.
- ^ Adie, S; Кван, А; Нейлор, JM; Harris, IA; Миттал, Р. (12 сентября 2012 г.). «Криотерапия после полной замены коленного сустава». Кокрановская база данных систематических обзоров (9): CD007911. Дои:10.1002 / 14651858.CD007911.pub2. PMID 22972114.
- ^ а б Американская академия хирургов-ортопедов (Февраль 2013), «Пять вещей, которые должны задать вопросы врачам и пациентам», Мудрый выбор: инициатива Фонд ABIM, Американская академия хирургов-ортопедов, получено 19 мая 2013, который цитирует
- Члены рабочих групп AAOS по разработке рекомендаций 2007 и 2011 по профилактике PE / VTED; Монт, М; Джейкобс, Дж; Либерман, Дж; Парвизи, Дж; Лахевич, П; Johanson, N; Уоттерс, Вт (18 апреля 2012 г.). «Профилактика венозной тромбоэмболии у пациентов, перенесших плановую тотальную артропластику тазобедренного и коленного суставов». Журнал костной и суставной хирургии. Американский объем. 94 (8): 673–4. Дои:10.2106 / JBJS.9408edit. ЧВК 3326687. PMID 22517384.
- ^ Гамильтон, TW; Стрикленд, Луизиана; Пандит, HG (17 августа 2016 г.). «Мета-анализ использования габапентиноидов для лечения острой послеоперационной боли после тотального артропластики коленного сустава». Журнал костной и суставной хирургии. Американский объем. 98 (16): 1340–50. Дои:10.2106 / jbjs.15.01202. PMID 27535436.
- ^ Хан, Фари; Нг, Луиза; Гонсалес, Сенен; Хейл, Том; Тернер-Стоукс, Линн (23 апреля 2008 г.). «Междисциплинарные программы реабилитации после замены суставов бедра и колена при хронической артропатии». Кокрановская база данных систематических обзоров (2): CD004957. Дои:10.1002 / 14651858.cd004957.pub3. ISSN 1465-1858. PMID 18425906.
- ^ Пфунтнер А., Вир Л.М., Стокс К. Наиболее частые процедуры, выполняемые в больницах США, 2011. Статистический отчет HCUP № 165. Октябрь 2013 г. Агентство медицинских исследований и качества, Роквилл, Мэриленд. [2].
- ^ Вайс А.Дж., Эликсхаузер А., Эндрюс Р.М. (февраль 2014 г.). «Характеристики процедур в операционных в больницах США, 2011 г.». Статистический отчет HCUP # 170. Роквилл, Мэриленд: Агентство медицинских исследований и качества.
- ^ Вайс А.Дж., Эликсхаузер А. (март 2014 г.). "Тенденции в процедурах операционных в больницах США, 2001–2011 гг.". Статистический отчет HCUP № 171. Роквилл, Мэриленд: Агентство медицинских исследований и качества.
- ^ Fingar KR, Stocks C, Weiss AJ, Steiner CA (декабрь 2014 г.). «Наиболее частые операции в операционных, выполняемые в больницах США, 2003-2012 гг.». Статистический отчет HCUP № 186. Роквилл, Мэриленд: Агентство медицинских исследований и качества.
- ^ Драйер ХК, Страйкер Л.А., Сенесак Х.А., Хокер А.Д., Смолковски К., Шах С.Н., Джуэтт Б.А. (2013). «Прием незаменимых аминокислот пациентам после тотального эндопротезирования коленного сустава». J Clin Invest. 123 (11): 4654–4666. Дои:10.1172 / JCI70160. ЧВК 3809795. PMID 24135139.
внешние ссылки
- Новый комплект коленей дорого обходится: много боли Джейн Э. Броуди, The New York Times, 8 февраля 2005 г.
- Когда дело доходит до сильной боли, врачам еще есть чему поучиться Джейн Э. Броуди, The New York Times, 15 февраля 2005 г.
- Год с моими новыми коленями: много боли, но много пользы Джейн Э. Броуди, The New York Times, 20 декабря 2005 г.
- 3 года спустя: колени созданы для танцев, Джейн Э. Броуди, The New York Times, 3 июня 2008 г.
- Облегчение суставов, пораженных артритом, Джейн Э. Броуди, The New York Times, 9 июля 2012 г.
| Классификация |
|---|





