Метаболический синдром - Metabolic syndrome
| Метаболический синдром | |
|---|---|
| Другие имена | Дисметаболический синдром X |
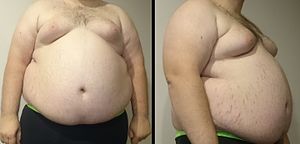 | |
| Мужчина с выраженным центральным ожирением - признаком метаболического синдрома. Его вес 182 кг (400 фунтов), рост 185 см (6 футов 1 дюйм) и индекс массы тела (ИМТ) 53 (в норме от 18,5 до 25). | |
| Специальность | Эндокринология |
| Часть набор на |
| Масса тела человека |
|---|
Метаболический синдром представляет собой совокупность по крайней мере трех из следующих пяти заболеваний: абдоминальное ожирение, повышенное артериальное давление, высокое содержание сахара в крови, высокие триглицериды в сыворотке, и низкий сыворотка липопротеин высокой плотности (HDL).
Метаболический синдром связан с риском развития сердечно-сосудистые заболевания и диабет 2 типа.[1][2] В США около 25% взрослого населения страдает метаболическим синдромом, и этот показатель увеличивается с возрастом, особенно среди расовых и этнических меньшинств.[3][4]
Резистентность к инсулину, метаболический синдром и преддиабет тесно связаны друг с другом и имеют частично совпадающие аспекты. В синдром считается, что это вызвано лежащим в основе расстройством использования и хранения энергии. Причина синдрома - область продолжающихся медицинские исследования.
Признаки и симптомы
Ключевым признаком метаболического синдрома является центральное ожирение, также известное как висцеральное, мужское или яблочное ожирение. Он характеризуется жировая ткань скопление преимущественно вокруг талии и туловища.[5] Другие признаки метаболического синдрома включают высокое кровяное давление, снижение уровня холестерина ЛПВП в сыворотке крови натощак, повышенное содержание сыворотки натощак. триглицерид уровень нарушение глюкозы натощак, инсулинорезистентность или преддиабет. Связанные условия включают гиперурикемия; жирная печень (особенно в параллельных ожирение ) переходящий к неалкогольная жировая болезнь печени; синдром поликистозных яичников у женщин и Эректильная дисфункция у мужчин; и черный акантоз.
Причины и корреляции
Изучаются механизмы сложных путей метаболического синдрома. В патофизиология очень сложен и выяснен лишь частично. Большинство людей, страдающих этим заболеванием, являются пожилыми людьми, страдают ожирением, малоподвижным образом жизни и имеют определенную инсулинорезистентность. Стресс также может быть способствующим фактором. Самое важное факторы риска диета (особенно употребление сахаросодержащих напитков),[6] генетика[7][8][9][10] старение, малоподвижный образ жизни[11] или низкая физическая активность,[12][13] разрушен хронобиология /спать,[14] расстройства настроения / прием психотропных препаратов,[15][16] и чрезмерное употребление алкоголя.[17]
В когортном исследовании с участием 89860 человек была выявлена сильная и положительная связь между отдыхом. частота сердцебиения и метаболический синдром в поперечном анализе; что еще более важно и интересно, те субъекты без метаболического синдрома на исходном уровне, но с более высоким уровнем отдыха частота сердцебиения по данным лонгитюдного анализа, в ближайшем будущем имели больший риск развития метаболического синдрома, чем пациенты с более низкой частотой сердечных сокращений в состоянии покоя. [18]
Ведутся споры о том, являются ли ожирение или инсулинорезистентность причиной метаболического синдрома или же они являются следствием более далеко идущего метаболического нарушения. Маркеры системного воспаление, в том числе С-реактивный белок, часто увеличиваются, как и фибриноген, интерлейкин 6, фактор некроза опухоли альфа (TNF-α) и другие. Некоторые указали на множество причин, в том числе на увеличение мочевая кислота уровни, вызванные диетическим фруктоза.[19][20][21]
Исследования показывают, что западные диетические привычки являются фактором развития метаболического синдрома с высоким потреблением пищи, которая биохимически не подходит для людей.[22][страница нужна ] Увеличение веса связано с метаболическим синдромом. Основным клиническим компонентом синдрома является не полное ожирение, а висцеральный и / или эктопический жир (то есть жир в органах, не предназначенных для хранения жира), тогда как основным метаболическим отклонением является инсулинорезистентность.[23] Постоянное снабжение энергией с помощью диетического углевод, липид, и белок топлива, не имеющего себе равных по физической активности / спросу на энергию, создает отставание продуктов митохондриальное окисление, процесс, связанный с прогрессирующей митохондриальной дисфункцией и инсулинорезистентностью.
Стресс
Недавние исследования указывают на продолжительное хронический стресс может способствовать метаболическому синдрому, нарушая гормональный баланс гипоталамо-гипофизарно-надпочечниковая система (Ось HPA).[24] Дисфункциональная ось HPA вызывает высокий кортизол уровни циркуляции, что приводит к повышению глюкоза и инсулин уровни, которые, в свою очередь, вызывают опосредованное инсулином воздействие на жировую ткань, висцеральное ожирение, инсулинорезистентность, дислипидемия и гипертензия с прямым воздействием на кости, вызывая "низкий обмен" остеопороз.[25] Дисфункция оси HPA может объяснять сообщаемый показатель риска абдоминального ожирения: сердечно-сосудистые заболевания (ССЗ), диабет 2 типа и Инсульт.[26] Психосоциальный стресс также связан с сердечными заболеваниями.[27]
Ожирение
Центральное ожирение - ключевая особенность синдрома, являющаяся как признаком, так и причиной, поскольку нарастающее ожирение часто отражается в высокой степени ожирения. Талия длина окружности может быть результатом и способствовать резистентности к инсулину. Однако, несмотря на важность ожирения, больные люди с нормальным весом также могут быть инсулинорезистентными и иметь синдром.[28]
Сидячий образ жизни
Отсутствие физической активности является предиктором сердечно-сосудистых заболеваний и связанных с ними смертность. Многие компоненты метаболического синдрома связаны с сидячий образ жизни, в том числе увеличенная жировая ткань (преимущественно центральная); снижение холестерина ЛПВП; и тенденция к повышению уровня триглицеридов, артериального давления и глюкозы у генетически восприимчивых людей. По сравнению с людьми, которые смотрели телевизор или видео или использовали свой компьютер менее одного часа в день, у тех, кто проявлял такое поведение более четырех часов в день, риск метаболического синдрома увеличивался в два раза.[28]
Старение
Метаболический синдром поражает 60% населения США старше 50 лет. Что касается этой демографии, процент женщин, страдающих синдромом, выше, чем у мужчин. Возрастная зависимость распространенности синдрома прослеживается в большинстве групп населения во всем мире.[28]
Сахарный диабет 2 типа
Метаболический синдром в пять раз увеличивает риск сахарного диабета 2 типа. Диабет 2 типа считается осложнение метаболического синдрома.[29] У людей с нарушенной толерантностью к глюкозе или нарушением глюкозы натощак наличие метаболического синдрома удваивает риск развития диабета 2 типа.[30] Вероятно, что преддиабет и метаболический синдром обозначают одно и то же заболевание, определяя его по разным наборам биологических маркеров.
Наличие метаболического синдрома связано с более высокой распространенностью ССЗ, чем у людей с диабетом 2 типа или нарушенной толерантности к глюкозе без синдрома.[28] Гипоадипонектинемия было показано, что увеличивает инсулинорезистентность[31] и считается фактором риска развития метаболического синдрома.[32]
Ишемическая болезнь сердца
Примерная распространенность метаболического синдрома у людей с ишемическая болезнь сердца (ИБС) составляет 50%, с распространенностью 37% у людей с преждевременной ишемической болезнью сердца (возраст 45 лет), особенно у женщин. При соответствующем сердечная реабилитация и изменения образа жизни (например, питания, физической активности, снижения веса и, в некоторых случаях, приема лекарств), можно уменьшить распространенность синдрома.[28]
Липодистрофия
Липодистрофические расстройства в основном связаны с метаболическим синдромом. Оба генетических (например, Врожденная липодистрофия Берардинелли-Зейпа, Семейная частичная липодистрофия Даннигана ) и приобретенные (например, ВИЧ липодистрофия, связанная с высокоактивная антиретровирусная терапия ) формы липодистрофии могут вызывать тяжелую инсулинорезистентность и многие компоненты метаболического синдрома.[28]
Ревматические заболевания
Есть исследования, которые связывают сопутствующие заболевания с ревматическими заболеваниями. И то и другое псориаз и псориатический артрит было обнаружено, что они связаны с метаболическим синдромом.[33]
Патофизиология
Обычно происходит развитие нутряной жир, после чего адипоциты (жировые клетки) увеличения висцерального жира плазма уровни TNF-α и изменить уровни других веществ (например, адипонектин, сопротивляться, и PAI-1 ). Было показано, что TNF-α вызывает выработку воспалительного цитокины а также, возможно, запускать клеточную сигнализацию путем взаимодействия с Рецептор TNF-α что может привести к инсулинорезистентности.[34] Эксперимент на крысах, получавших диету с 33% сахароза был предложен в качестве модели развития метаболического синдрома. Сахароза сначала повысила уровень триглицеридов в крови, что привело к образованию висцерального жира и, в конечном итоге, к инсулинорезистентности. Переход от висцерального жира к увеличению TNF-α и к инсулинорезистентности имеет некоторые параллели с развитием метаболического синдрома у человека. Увеличение жировой ткани также увеличивает количество иммунных клеток, которые играют роль в воспалении. Хроническое воспаление увеличивает риск гипертонии, атеросклероза и диабета.[35]
Участие эндоканнабиноидная система в развитии метаболического синдрома неоспорима.[36][37][38] Гиперпродукция эндоканнабиноидов может вызывать система вознаграждений дисфункция[37] и причина исполнительные дисфункции (например, дисконтирование за задержку), в свою очередь, увековечивает нездоровое поведение.[требуется медицинская цитата ] Мозг играет решающую роль в развитии метаболического синдрома, модулируя периферический углеводный и липидный обмен.[36][37]
Метаболический синдром может быть вызван перекармливанием сахарозы или фруктозы, особенно одновременно с диетой с высоким содержанием жиров.[39] В результате переизбыток омега-6 жирные кислоты особенно арахидоновая кислота (AA), является важным фактором патогенез метаболического синдрома.[требуется медицинская цитата ] Арахидоновая кислота (с предшественником - линолевая кислота ) служит субстратом для производства медиаторов воспаления, известных как эйкозаноиды, тогда как соединение, содержащее арахидоновую кислоту диацилглицерин (DAG) является предшественником эндоканнабиноида 2-арахидоноилглицерин (2-AG) в то время как амид гидролаза жирных кислот (FAAH) опосредует метаболизм анандамид в арахидоновая кислота.[40][38] Анандамид также может быть получен из N-ацилфосфатидилэтаноламин несколькими путями.[38] Анандамид и 2-AG также могут гидролизоваться в арахидоновую кислоту, что потенциально может привести к увеличению эйкозаноид синтез.[38]
Диагностика
Совместное промежуточное заявление Целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; и Международная ассоциация по изучению ожирения опубликовали руководство по согласованию определения метаболического синдрома.[41] Это определение признает, что риск, связанный с определенным измерением талии, будет отличаться в разных группах населения. Вопрос о том, лучше ли сейчас установить уровень, при котором риск начинает увеличиваться или на котором он уже существенно повышен, зависит от местных групп, принимающих решения. Однако для международных сравнений и для облегчения этиологии критически важно, чтобы во всем мире использовался общий согласованный набор критериев с согласованными точками отсечения для разных этнических групп и полов. В мире много людей смешанной этнической принадлежности, и в таких случаях придется принимать прагматичные решения. Следовательно, международный критерий избыточной массы тела может быть более подходящим, чем этнические критерии абдоминального ожирения для антропометрического компонента этого синдрома, который возникает в результате избыточного накопления липидов в жировой ткани, скелетных мышцах и печени.
Предыдущие определения метаболического синдрома Международная федерация диабета[42] (IDF) и пересмотренный Национальная образовательная программа по холестерину (NCEP) очень похожи, и они идентифицируют людей с данным набором симптомов как имеющих метаболический синдром. Однако есть два отличия: определение IDF гласит, что если индекс массы тела (ИМТ) больше 30 кг / м2можно предположить центральное ожирение и не нужно измерять окружность талии. Однако это потенциально исключает любого субъекта без увеличения окружности талии, если ИМТ меньше 30. И наоборот, определение NCEP указывает, что метаболический синдром может быть диагностирован на основе других критериев. Кроме того, IDF использует географические точки разреза для определения окружности талии, в то время как NCEP использует только один набор точек разреза для определения окружности талии независимо от географии.
IDF
Международная федерация диабета[42] Во всем мире общее определение метаболического синдрома (2006 г.): Центральное ожирение (определяется как окружность талии).# с национальными ценностями) И любыми двумя из следующих:
- Повышенный уровень триглицеридов:> 150 мг / дл (1,7 ммоль / л), или специальное лечение этой липидной аномалии
- Снижение холестерина ЛПВП: <40 мг / дл (1,03 ммоль / л) у мужчин, <50 мг / дл (1,29 ммоль / л) у женщин, или специальное лечение этой липидной аномалии
- Повышенное артериальное давление (АД): систолическое АД> 130 или диастолическое АД> 85 мм рт.ст., или лечение ранее диагностированной гипертензии
- Повышенный уровень глюкозы в плазме натощак (ГПН):> 100 мг / дл (5,6 ммоль / л) или ранее диагностированный диабет 2 типа
Если уровень ГПН> 5,6 ммоль / л или 100 мг / дл, пероральный тест толерантности к глюкозе настоятельно рекомендуется, но не обязательно для определения наличия синдрома.
# Если ИМТ> 30 кг / м2, можно предположить центральное ожирение и не нужно измерять окружность талии
КТО
В Всемирная организация здоровья (1999)[43] требует наличия любого из следующих состояний: сахарный диабет, нарушение толерантности к глюкозе, нарушение глюкозы натощак или инсулинорезистентность, И два из следующего:
- Артериальное давление ≥ 140/90 мм рт. Ст.
- Дислипидемия: триглицериды (ТГ) ≥ 1,695 ммоль / л и холестерин ЛПВП ≤ 0,9 ммоль / л (мужчины), ≤ 1,0 ммоль / л (женщины)
- Центральное ожирение: соотношение талии: бедра> 0,90 (мужчины); > 0,85 (женщины) или ИМТ> 30 кг / м2
- Микроальбуминурия: соотношение экскреции альбумина с мочой ≥ 20 мкг / мин или соотношение альбумин: креатинин ≥ 30 мг / г
ЕГИР
В Европейская группа по изучению инсулинорезистентности (1999) требует, чтобы инсулинорезистентность определялась как верхние 25% значений инсулина натощак среди лиц, не страдающих диабетом, И два или более из следующих показателей:
- Центральное ожирение: окружность талии ≥ 94 см или 37 дюймов (мужчины), ≥ 80 см или 31,5 дюйма (женщины)
- Дислипидемия: ТГ ≥ 2,0 ммоль / л и / или Х-ЛПВП <1,0 ммоль / л или лечение дислипидемии
- Артериальное давление ≥ 140/90 мм рт. Ст. Или прием антигипертензивных препаратов.
- Уровень глюкозы в плазме натощак ≥ 6,1 ммоль / л
NCEP
Соединенные штаты. Национальная образовательная программа по холестерину Группа лечения взрослых III (2001) требует как минимум трех из следующего:[44]
- Центральное ожирение: окружность талии ≥ 102 см или 40 дюймов (мужчины), ≥ 88 см или 35 дюймов (женщины)
- Дислипидемия: ТГ ≥ 1,7 ммоль / л (150 мг / дл)
- Дислипидемия: ХС ЛПВП <40 мг / дл (мужчины), <50 мг / дл (женщины)
- Артериальное давление ≥ 130/85 мм рт. Ст. (Или лечение гипертонии)
- Уровень глюкозы в плазме натощак ≥ 6,1 ммоль / л (110 мг / дл)
Американская Ассоциация Сердца
Неизвестно, действительно ли в 2004 г. Американская Ассоциация Сердца и Национальный институт сердца, легких и крови намеревался создать другой набор руководящих принципов или просто обновить определение Национальной образовательной программы по холестерину.[45][46]
- Центральное ожирение: окружность талии ≥ 102 см или 40 дюймов (мужчины), ≥ 88 см или 35 дюймов (женщины)
- Дислипидемия: ТГ ≥ 1,7 ммоль / л (150 мг / дл)
- Дислипидемия: ХС ЛПВП <40 мг / дл (мужчины), <50 мг / дл (женщины)
- Артериальное давление ≥ 130/85 мм рт. Ст. (Или лечение гипертонии)
- Уровень глюкозы в плазме натощак ≥ 5,6 ммоль / л (100 мг / дл) или прием лекарств от гипергликемии
Другой
С-реактивный белок высокой чувствительности был разработан и использован в качестве маркера для прогнозирования ишемических сосудистых заболеваний при метаболическом синдроме, а недавно он был использован в качестве предиктора неалкогольной жировой болезни печени (стеатогепатит) в корреляции с маркерами сыворотки, указывающими на метаболизм липидов и глюкозы.[47] Жировая болезнь печени и стеатогепатит могут рассматриваться как проявления метаболического синдрома, свидетельствующие о ненормальном накоплении энергии в виде жира при эктопическом распределении, репродуктивных расстройствах (таких как синдром поликистозных яичников у женщин репродуктивного возраста), а также эректильной дисфункции или снижении общего тестостерона (низкий уровень тестостерона). -связывающий глобулин) у мужчин можно отнести к метаболическому синдрому.[48]
Профилактика
Были предложены различные стратегии предотвращения развития метаболического синдрома. К ним относятся увеличенные физическая активность (например, ходьба 30 минут каждый день),[49] и здоровая диета с пониженным содержанием калорий.[50] Многие исследования подтверждают ценность здорового образа жизни, как указано выше. Однако одно исследование показало, что эти потенциально полезные меры эффективны только для меньшинства людей, в первую очередь из-за несоблюдения образа жизни и изменения диеты.[12] В Международная рабочая группа по ожирению заявляет, что вмешательство на социально-политическом уровне необходимо для уменьшения развития метаболического синдрома у населения.[51]
В Исследование болезни сердца Caerphilly наблюдали за 2375 мужчинами старше 20 лет и предложили ежедневное употребление пинты (~ 568 мл) молока или аналогичных молочных продуктов более чем вдвое снизить риск метаболического синдрома.[52] Некоторые последующие исследования подтверждают выводы авторов, в то время как другие оспаривают их.[53] Систематический обзор четырех рандомизированные контролируемые испытания сказал, что в краткосрочной перспективе палеолитическое питание Модель улучшила три из пяти измеримых компонентов метаболического синдрома у участников, по крайней мере, с одним из компонентов.[54]
Управление
Лекарства
Как правило, отдельные расстройства, составляющие метаболический синдром, лечат отдельно.[55] Диуретики и Ингибиторы АПФ может использоваться для лечения гипертонии. Различные лекарства от холестерина могут быть полезны, если уровень холестерина ЛПНП, триглицеридов и / или холестерина ЛПВП является ненормальным.
Диета
Диетический ограничение углеводов снижает уровень глюкозы в крови, способствует снижению веса и сокращает употребление некоторых лекарств, которые могут быть назначены при метаболическом синдроме.[56]
Эпидемиология
Примерно 20–25 процентов взрослого населения мира имеет кластер факторов риска, которым является метаболический синдром.[42] В 2000 году примерно 32% взрослых в США страдали метаболическим синдромом.[57][58] В последние годы эта цифра выросла до 34%.[58][59]
У детей младшего возраста нет единого мнения о том, как измерять метаболический синдром, поскольку возрастные точки отсечения и контрольные значения, которые указывали бы на «высокий риск», еще не установлены.[60] Для детей часто используется непрерывная сводная оценка кардиометаболического риска вместо дихотомической меры метаболического синдрома.[61]
История
- В 1921 году Джослин впервые сообщил о связи диабета с гипертонией и гиперурикемией.[62]
- В 1923 году Килин сообщил о дополнительных исследованиях указанной триады.[63]
- В 1947 году Вейг заметил, что ожирение верхней части тела, по-видимому, предрасполагает к сахарный диабет, атеросклероз, подагра и исчисления.[64]
- В конце 1950-х годов впервые был использован термин метаболический синдром.
- В 1967 году Авогадро, Крепальди и его коллеги описали шесть человек с умеренным ожирением и диабетом. гиперхолестеринемия, и отмечен гипертриглицеридемия, все из которых улучшились, когда пострадавшие люди были переведены на гипокалорийную низкоуглеводную диету.[65]
- В 1977 году Халлер использовал термин «метаболический синдром» для обозначения ассоциаций ожирения, сахарного диабета, гиперлипопротеинемия, гиперурикемия, и стеатоз печени при описании аддитивного воздействия факторов риска на атеросклероз.[66]
- В том же году Зингер использовал этот термин для обозначения связи ожирения, подагры, сахарного диабета и гипертонии с гиперлипопротеинемией.[67]
- В 1977 и 1978 годах Джеральд Б. Филлипс разработал концепцию, согласно которой факторы риска инфаркт миокарда совпадают, чтобы сформировать «созвездие аномалий» (т. е. непереносимость глюкозы, гиперинсулинемия, гиперхолестеринемия, гипертриглицеридемия, гипертония), связанных не только с сердечными заболеваниями, но также со старением, ожирением и другими клиническими состояниями. Он предположил, что должен существовать основной связующий фактор, выявление которого может привести к профилактике сердечно-сосудистых заболеваний; он предположил, что этот фактор был половые гормоны.[68][69]
- В 1988 г. в его Бантинг лекция, Джеральд М. Ривен предложил инсулинорезистентность в качестве основного фактора и назвал совокупность аномалий синдромом X. Ривен не включил абдоминальное ожирение, которое также предполагалось как основной фактор, как часть состояния.[70]
Смотрите также
использованная литература
- ^ Каур Дж (2014). «Комплексный обзор метаболического синдрома». Кардиологические исследования и практика. 2014: 1–21. Дои:10.1155/2014/943162. ЧВК 3966331. PMID 24711954.
- ^ Фелизола, Сауло Дж. А. (2015). "Урсоловая кислота в экспериментальных моделях и людях: потенциал в качестве лечения ожирения / избыточного веса?". Дои:10.13140 / RG.2.1.4502.4804. Цитировать журнал требует
| журнал =(Помогите)[ненадежный медицинский источник? ] - ^ Фолкнер Б., Козроу Н.Д. (июль 2014 г.). «Распространенность метаболического синдрома и гипертонии, связанной с ожирением, среди расовых этнических меньшинств США». Текущие отчеты о гипертонии. 16 (7): 449. Дои:10.1007 / s11906-014-0449-5. ЧВК 4083846. PMID 24819559.
- ^ Бельтран-Санчес Х., Хархай М.О., Хархай М.М., Макэллиготт С. (август 2013 г.). «Распространенность и тенденции метаболического синдрома среди взрослого населения США, 1999–2010 гг.». Журнал Американского колледжа кардиологии. 62 (8): 697–703. Дои:10.1016 / j.jacc.2013.05.064. ЧВК 3756561. PMID 23810877.
- ^ "Метаболический синдром". Diabetes.co.uk. 15 января 2019.
- ^ Малик В.С., Попкин Б.М., Брей Г.А., Деспрес Дж. П., Виллетт В. К., Ху Ф. Б. (ноябрь 2010 г.). «Сахарные напитки и риск метаболического синдрома и диабета 2 типа: метаанализ». Уход за диабетом. 33 (11): 2477–83. Дои:10.2337 / dc10-1079. ЧВК 2963518. PMID 20693348.
- ^ Pollex RL, Hegele RA (сентябрь 2006 г.). «Генетические детерминанты метаболического синдрома». Природа Клиническая практика Сердечно-сосудистая медицина. 3 (9): 482–89. Дои:10.1038 / ncpcardio0638. PMID 16932765.
- ^ Поульсен П., Вааг А., Кивик К., Бек-Нильсен Х. (май 2001 г.). «Генетическая и экологическая этиология метаболического синдрома у близнецов мужского и женского пола». Диабетология. 44 (5): 537–43. Дои:10.1007 / s001250051659. PMID 11380071.
- ^ Groop, Лейф (2007). «Генетика метаболического синдрома». Британский журнал питания. 83: S39 – S48. Дои:10.1017 / S0007114500000945. PMID 10889791.
- ^ Бушар С. (май 1995 г.). «Генетика и метаболический синдром». Международный журнал ожирения и связанных с ним метаболических нарушений. 19 Дополнение 1: S52–59. PMID 7550538.
- ^ Эдвардсон К.Л., Горели Т., Дэвис М.Дж., Грей Л.Дж., Кхунти К., Уилмот Е.Г., Йейтс Т., Биддл С.Дж. (2012). «Связь малоподвижного поведения с метаболическим синдромом: метаанализ». PLOS ONE. 7 (4): e34916. Bibcode:2012PLoSO ... 734916E. Дои:10.1371 / journal.pone.0034916. ЧВК 3325927. PMID 22514690.
- ^ а б Кацмарзик П.Т., Леон А.С., Уилмор Дж. Х., Скиннер Дж. С., Рао, округ Колумбия, Рэнкинен Т., Бушар С. (октябрь 2003 г.). «Устранение метаболического синдрома с помощью упражнений: данные семейного исследования HERITAGE». Медицина и наука в спорте и физических упражнениях. 35 (10): 1703–09. Дои:10.1249 / 01.MSS.0000089337.73244.9B. PMID 14523308.
- ^ Хэ Д, Си Би, Сюэ Дж, Хуай П, Чжан М., Ли Дж (июнь 2014 г.). «Связь между физической активностью в свободное время и метаболическим синдромом: метаанализ проспективных когортных исследований». Эндокринный. 46 (2): 231–40. Дои:10.1007 / s12020-013-0110-0. PMID 24287790.
- ^ Си Би, Хэ Д., Чжан М., Сюэ Дж., Чжоу Д. (август 2014 г.). «Короткая продолжительность сна предсказывает риск метаболического синдрома: систематический обзор и метаанализ». Отзывы о медицине сна. 18 (4): 293–97. Дои:10.1016 / j.smrv.2013.06.001. PMID 23890470.
- ^ Ванкампфорт Д., Коррелл С.Ю., Вамперс М., Сиенаерт П., Митчелл А.Дж., Де Хердт А., Пробст М., Шиве Т.В., Де Херт М. (июль 2014 г.). «Метаболический синдром и метаболические нарушения у пациентов с большим депрессивным расстройством: метаанализ распространенности и переменных смягчения». Психологическая медицина. 44 (10): 2017–28. Дои:10.1017 / S0033291713002778. PMID 24262678.
- ^ Vancampfort D, Vansteelandt K, Correll CU, Mitchell AJ, De Herdt A, Sienaert P, Probst M, De Hert M (март 2013 г.). «Метаболический синдром и метаболические нарушения при биполярном расстройстве: метаанализ показателей распространенности и модераторов». Американский журнал психиатрии. 170 (3): 265–74. Дои:10.1176 / appi.ajp.2012.12050620. PMID 23361837.
- ^ Сунь К., Жэнь М., Лю Д., Ван Ц., Ян Ц., Ян Л. (август 2014 г.). «Потребление алкоголя и риск метаболического синдрома: метаанализ проспективных исследований». Клиническое питание. 33 (4): 596–602. Дои:10.1016 / j.clnu.2013.10.003. PMID 24315622.
- ^ Цзян X, Лю X, Wu S, Zhang GQ, Peng M, Wu Y, Zheng X, Ruan C, Zhang W. (январь 2015 г.). «Метаболический синдром связан с частотой сердечных сокращений в состоянии покоя и прогнозируется с ее помощью: поперечное и продольное исследование». Сердце. 101 (1): 44–9. Дои:10.1136 / heartjnl-2014-305685. PMID 25179964.
- ^ Накагава Т., Ху Х, Жариков С., Таттл К. Р., Шорт Р. А., Глушакова О., Оуян Х, Фейг Д. И., Блок ER, Херрера-Акоста Дж., Патель Дж. М., Джонсон Р. Дж. (Март 2006 г.). «Причинная роль мочевой кислоты в метаболическом синдроме, вызванном фруктозой». Американский журнал физиологии. Почечная физиология. 290 (3): F625–31. Дои:10.1152 / айпренал.00140.2005. PMID 16234313.
- ^ Hallfrisch J (июнь 1990 г.). «Метаболические эффекты диетической фруктозы». Журнал FASEB. 4 (9): 2652–60. Дои:10.1096 / fasebj.4.9.2189777. PMID 2189777.
- ^ Райзер С., Пауэлл А.С., Шольфилд Д.Д., Панда П., Элвуд К.С., Канари Дж. Дж. (Май 1989 г.). «Липиды крови, липопротеины, апопротеины и мочевая кислота у мужчин, питающихся диетами, содержащими фруктозу или кукурузный крахмал с высоким содержанием амилозы». Американский журнал клинического питания. 49 (5): 832–39. Дои:10.1093 / ajcn / 49.5.832. PMID 2497634.
- ^ Бремер А.А., Митус-Снайдер М., Люстиг Р.Х. (март 2012 г.). «К объединяющей гипотезе метаболического синдрома». Педиатрия. 129 (3): 557–70. Дои:10.1542 / пед.2011-2912. ЧВК 3289531. PMID 22351884.
- ^ Али Е.С., Хуа Дж., Уилсон СН, Таллис Г.А., Чжоу Ф.Х., Рычков Г.Ю., Барритт Г.Дж. (сентябрь 2016 г.). «Аналог глюкагоноподобного пептида-1 эксендин-4 обращает нарушенную внутриклеточную передачу сигналов Ca (2+) в стеатотических гепатоцитах». Biochimica et Biophysica Acta (BBA) - Исследование молекулярных клеток. 1863 (9): 2135–46. Дои:10.1016 / j.bbamcr.2016.05.006. PMID 27178543.
- ^ Гохил BC, Розенблюм Л.А., Коплан Дж. Д., Крал Дж. Г. (июль 2001 г.). «Функция оси гипоталамус-гипофиз-надпочечники и метаболический синдром X ожирения». Спектры ЦНС. 6 (7): 581–86, 589. Дои:10,1017 / с1092852900002121. PMID 15573024.
- ^ Цигос К., Хрусос Г.П. (октябрь 2002 г.). «Гипоталамо-гипофизарно-надпочечниковая ось, нейроэндокринные факторы и стресс». Журнал психосоматических исследований. 53 (4): 865–71. Дои:10.1016 / S0022-3999 (02) 00429-4. PMID 12377295.
- ^ Росмонд Р., Бьёрнторп П. (февраль 2000 г.). «Активность оси гипоталамус-гипофиз-надпочечники как предиктор сердечно-сосудистых заболеваний, диабета 2 типа и инсульта». Журнал внутренней медицины. 247 (2): 188–97. Дои:10.1046 / j.1365-2796.2000.00603.x. PMID 10692081.
- ^ Бруннер Э.Дж., Хемингуэй Х., Уокер Б.Р., Пейдж М., Кларк П., Джунджа М., Шипли М.Дж., Кумари М., Эндрю Р., Секл Дж.Р., Пападопулос А., Чекли С., Рамли А., Лоу Г.Д., Стэнсфельд С.А., Мармот М.Г. (ноябрь 2002 г. ). «Адренокортикальные, вегетативные и воспалительные причины метаболического синдрома: вложенное исследование случай-контроль». Тираж. 106 (21): 2659–65. Дои:10.1161 / 01.cir.0000038364.26310.bd. PMID 12438290.
- ^ а б c d е ж Фаучи, Энтони С. (2008). Принципы внутренней медицины Харрисона. McGraw-Hill Medical. ISBN 978-0-07-147692-8.[страница нужна ]
- ^ "Метаболический синдром". Клиника Майо. Получено 10 сен 2020.
- ^ Гольдберг РБ, Мазер К. (сентябрь 2012 г.). «Устранение последствий метаболического синдрома в программе профилактики диабета». Артериосклероз, тромбоз и биология сосудов. 32 (9): 2077–90. Дои:10.1161 / ATVBAHA.111.241893. ЧВК 3901161. PMID 22895669.
- ^ Лара-Кастро К., Фу И., Чанг Б. Х., Гарви В. Т. (июнь 2007 г.). «Адипонектин и метаболический синдром: механизмы, опосредующие риск метаболических и сердечно-сосудистых заболеваний». Текущее мнение в липидологии. 18 (3): 263–70. Дои:10.1097 / MOL.0b013e32814a645f. PMID 17495599.
- ^ Ренальди О., Прамоно Б., Синорита Н., Пурномо Л. Б., Асди Р., Асди А. Х. (январь 2009 г.). «Гипоадипонектинемия: фактор риска метаболического синдрома». Acta Medica Indonesia. 41 (1): 20–24. PMID 19258676.
- ^ Килон, Аугусто; Брент, Лоуренс (2010). «Справочник врача первичного звена по воспалительному артриту: диагностика». Журнал Musculoskeletal медицины. 27: 223–31.
- ^ Hotamisligil GS (июнь 1999 г.). «Роль рецепторов TNFalpha и TNF в ожирении и инсулинорезистентности». Журнал внутренней медицины. 245 (6): 621–25. Дои:10.1046 / j.1365-2796.1999.00490.x. PMID 10395191.
- ^ Уитни, Элли и Ральфес, Р. Шарон. 2011 г. Понимание питания. Wadsworth Cengage Learning: Бельмонт, Калифорния
- ^ а б Гатта-Шерифи, Бландин; Кота, Даниэла (2015). «Эндоканнабиноиды и нарушения обмена веществ». Эндоканнабиноиды. Справочник по экспериментальной фармакологии. 231. С. 367–91. Дои:10.1007/978-3-319-20825-1_13. ISBN 978-3-319-20824-4. PMID 26408168.
Эндоканнабиноидная система (ЭКС), как известно, осуществляет регуляторный контроль практически над всеми аспектами, связанными с поиском, потреблением, метаболизмом и хранением калорий, и, следовательно, представляет собой потенциальную фармакотерапевтическую мишень для лечения ожирения, диабета и расстройств пищевого поведения. ... недавние исследования на животных и людях предоставили новые знания о механизмах действия ECS в регуляции пищевого поведения, энергетического баланса и метаболизма. В этом обзоре мы обсуждаем эти недавние достижения и то, как они могут позволить более конкретно и избирательно воздействовать на ECS для будущих разработок методов лечения ожирения, метаболического синдрома и расстройств пищевого поведения.
- ^ а б c Вемури В.К., Джанеро Д.Р., Макрияннис А (Март 2008 г.). «Фармакотерапевтическое воздействие на сигнальную систему эндоканнабиноидов: препараты от ожирения и метаболического синдрома». Физиология и поведение. 93 (4–5): 671–86. Дои:10.1016 / j.physbeh.2007.11.012. ЧВК 3681125. PMID 18155257.
Этиология многих расстройств аппетита характеризуется патогенным компонентом тяги к вознаграждению, будь то злоупотребление веществами (включая алкоголь и никотин) или едой. Такие болезни затрагивают большое количество людей, являясь основным социально-экономическим бременем и бременем для здоровья. Тем не менее, в большинстве случаев лекарств для их безопасного и эффективного фармакотерапевтического управления не хватает, несмотря на сопутствующие медицинские потребности, побочные неблагоприятные физические и психологические эффекты и огромный потенциал глобального рынка. Эндоканнабиноидная сигнальная система играет критически важную роль в мотивационном гомеостазе как проводник для стимулов вознаграждения и положительный модулятор цепей вознаграждения мозга. Считается, что гиперактивность эндоканнабиноидной системы через передачу рецептора CB1 способствует развитию ряда расстройств аппетита и, следовательно, является основным направлением современных фармацевтических исследований.
- ^ а б c d Turcotte C, Chouinard F, Lefebvre JS, Flamand N (июнь 2015 г.). «Регулирование воспаления с помощью каннабиноидов, эндоканнабиноидов, 2-арахидоноил-глицерина и арахидоноил-этаноламида, а также их метаболитов». Журнал биологии лейкоцитов. 97 (6): 1049–70. Дои:10.1189 / jlb.3RU0115-021R. PMID 25877930.
- ^ Фукути С., Хамагути К., Сейке М., Химено К., Саката Т., Йошимацу Х. (июнь 2004 г.). «Роль жирнокислотного состава в развитии метаболических нарушений у крыс с ожирением, вызванным сахарозой». Экспериментальная биология и медицина. 229 (6): 486–93. Дои:10.1177/153537020422900606. PMID 15169967.
- ^ Ди Марцо V, Фонтана А, Кадас Х и др. (Декабрь 1994). «Формирование и инактивация эндогенного каннабиноидного анандамида в центральных нейронах». Природа (Представлена рукопись). 372 (6507): 686–91. Bibcode:1994Натура.372..686D. Дои:10.1038 / 372686a0. PMID 7990962.
- ^ Альберти К.Г., Экель Р.Х., Гранди С.М., Зиммет П.З., Климан Дж.И., Донато К.А., Фручарт Дж.С., Джеймс В.П., Лориа К.М., Смит СК (октябрь 2009 г.). "Гармонизация метаболического синдрома: совместное промежуточное заявление Целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национального института сердца, легких и крови; Американской ассоциации сердца; Всемирной федерации сердца; Международного общества атеросклероза; и Международной ассоциации по изучению Ожирение » (PDF). Тираж. 120 (16): 1640–45. Дои:10.1161 / CIRCULATIONAHA.109.192644. PMID 19805654.
- ^ а б c Альберти, Джордж; Зиммет, Пол; Шоу, Джонатан (2006). Гранди, Скотт М. (ред.). Консенсус IDF во всем мире определение метаболического синдрома (PDF) (Отчет). Брюссель, Бельгия: Международная федерация диабета. Архивировано из оригинал на 2012-09-16.
- ^ Альберти, КГММ; Зиммет (1999). «Определение, диагностика и классификация сахарного диабета и его осложнений» (PDF). Всемирная организация здоровья. С. 32–33. Архивировано из оригинал (PDF) 21 августа 2014 г.. Получено 25 марта 2013.
- ^ Группа экспертов по обнаружению и оценке (май 2001 г.). "Краткое изложение Третьего отчета Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III)". JAMA. 285 (19): 2486–97. Дои:10.1001 / jama.285.19.2486. PMID 11368702.
- ^ Гранди С. М., Брюер Х. Б., Климан Дж. И., Смит С. К., Ленфант С. (январь 2004 г.). «Определение метаболического синдрома: отчет конференции Национального института сердца, легких и крови / Американской кардиологической ассоциации по научным вопросам, связанным с определением». Тираж. 109 (3): 433–38. Дои:10.1161 / 01.CIR.0000111245.75752.C6. ЧВК 1880831. PMID 14744958.
- ^ Гранди С.М., Климан Дж. И., Дэниелс С. Р., Донато К. А., Экель Р. Х., Франклин Б. А., Гордон Д. Д., Краусс Р. М., Сэвидж П. Дж., Смит С. К., Спертус Дж. А., Коста Ф. (октябрь 2005 г.). «Диагностика и лечение метаболического синдрома: научное заявление Американской кардиологической ассоциации / Национального института сердца, легких и крови». Тираж. 112 (17): 2735–52. Дои:10.1161 / CIRCULATIONAHA.105.169404. PMID 16157765.
- ^ Когисо Т., Мориёси Й, Симидзу С., Нагахара Х, Ширатори К. (2009). «Высокочувствительный С-реактивный белок как сывороточный предиктор неалкогольной жировой болезни печени на основе системы оценки информационных критериев Акаике для населения Японии в целом». Журнал гастроэнтерологии. 44 (4): 313–21. Дои:10.1007 / s00535-009-0002-5. PMID 19271113.
- ^ Brand JS, van der Tweel I, Grobbee DE, Emmelot-Vonk MH, van der Schouw YT (февраль 2011 г.). «Тестостерон, глобулин, связывающий половые гормоны, и метаболический синдром: систематический обзор и метаанализ обсервационных исследований». Международный журнал эпидемиологии. 40 (1): 189–207. Дои:10.1093 / ije / dyq158. PMID 20870782.
- ^ Лакка Т.А., Лааксонен Д.Е. (февраль 2007 г.). «Физическая активность в профилактике и лечении метаболического синдрома». Прикладная физиология, питание и обмен веществ. 32 (1): 76–88. Дои:10,1139 / ч06-113. PMID 17332786.
- ^ Feldeisen SE, Tucker KL (февраль 2007 г.). «Стратегии питания в профилактике и лечении метаболического синдрома». Прикладная физиология, питание и обмен веществ. 32 (1): 46–60. Дои:10,1139 / ч06-101. PMID 17332784.
- ^ Джеймс П. Т., Ригби Н., Лич Р. (февраль 2004 г.). «Эпидемия ожирения, метаболический синдром и будущие стратегии профилактики». Европейский журнал сердечно-сосудистой профилактики и реабилитации. 11 (1): 3–8. Дои:10.1097 / 01.hjr.0000114707.27531.48. PMID 15167200.
- ^ Элвуд П.С., Пикеринг Дж. Э., Фехили А. М. (август 2007 г.). «Молоко и молочные продукты, диабет и метаболический синдром: проспективное исследование Caerphilly». Журнал эпидемиологии и общественного здравоохранения. 61 (8): 695–98. Дои:10.1136 / jech.2006.053157. ЧВК 2652996. PMID 17630368.
- ^ Снайдер М.Б., ван дер Хейден А.А., ван Дам Р.М., Стехувер С.Д., Хиддинк Г.Дж., Нейпельс Дж., Хайне Р.Дж., Боутер Л.М., Деккер Дж.М. (апрель 2007 г.). «Связано ли более высокое потребление молочных продуктов с более низкой массой тела и меньшими нарушениями обмена веществ? Исследование Хорна». Американский журнал клинического питания. 85 (4): 989–95. Дои:10.1093 / ajcn / 85.4.989. PMID 17413097.
- ^ Manheimer EW, van Zuuren EJ, Fedorowicz Z, Pijl H (октябрь 2015 г.). «Палеолитическое питание при метаболическом синдроме: систематический обзор и метаанализ». Американский журнал клинического питания. 102 (4): 922–32. Дои:10.3945 / ajcn.115.113613. ЧВК 4588744. PMID 26269362.
- ^ Srikanthan, K; Фейх, А; Visweshwar, H; Шапиро, Дж. Я; Содхи, К. (2016). «Систематический обзор биомаркеров метаболического синдрома: панель для раннего выявления, управления и стратификации риска среди населения Западной Вирджинии». Международный журнал медицинских наук. 13 (1): 25–38. Дои:10.7150 / ijms.13800. ЧВК 4716817. PMID 26816492.
- ^ Фейнман, Р. Д; Погозельский, В. К; Аструп, А; Бернштейн, Р. К; Хорошо, Э. Дж; Вестман, Э. С; Accurso, A; Фрассетто, L; Гауэр, Б. А; McFarlane, S. I; Nielsen, J. V; Краруп, Т; Саслоу, L; Roth, K. S; Vernon, M.C; Volek, J.S; Wilshire, G. B; Дальквист, А; Sundberg, R; Чайлдерс, А; Моррисон, К.; Manninen, A.H; Дашти, Х. М.; Вуд, Р. Дж; Wortman, J; Червь, N (2015). «Ограничение углеводов в пище как первый подход к лечению диабета: критический обзор и доказательная база». Питание. 31 (1): 1–13. Дои:10.1016 / j.nut.2014.06.011. PMID 25287761.
- ^ Ford ES, Li C, Zhao G (сентябрь 2010 г.). «Распространенность и корреляты метаболического синдрома на основе гармоничного определения среди взрослых в США». Журнал Диабета. 2 (3): 180–93. Дои:10.1111 / j.1753-0407.2010.00078.x. PMID 20923483.
- ^ а б Ford ES, Giles WH, Mokdad AH (октябрь 2004 г.). «Растущая распространенность метаболического синдрома среди взрослых в США». Уход за диабетом. 27 (10): 2444–49. Дои:10.2337 / diacare.27.10.2444. PMID 15451914.
- ^ Мозумдар А., Лигуори Г. (январь 2011 г.). "Постоянное увеличение распространенности метаболического синдрома среди взрослых в США: от NHANES III до NHANES 1999-2006". Уход за диабетом. 34 (1): 216–19. Дои:10.2337 / dc10-0879. ЧВК 3005489. PMID 20889854.
- ^ Kamel, M .; Smith, B.T .; Wahi, G .; Карсли, С .; Birken, C. S .; Андерсон, Л. Н. (17 сентября 2018 г.). «Постоянные определения шкалы кардиометаболического риска в раннем детстве: обзорный обзор: определения кардиометаболического риска». Обзоры ожирения. 19 (12): 1688–1699. Дои:10.1111 / obr.12748. Получено 17 ноября 2020.
- ^ Кьярелли, Франческо; Мон, Анжелика (октябрь 2017 г.). «Ранняя диагностика метаболического синдрома у детей». The Lancet Здоровье детей и подростков. 1 (2): 86–88. Дои:10.1016 / S2352-4642 (17) 30043-3. Получено 17 ноября 2020.
- ^ Джослин, Эллиот П. (1921). «Профилактика сахарного диабета». JAMA. 76 (2): 79–84. Дои:10.1001 / jama.1921.02630020001001.
- ^ Кылин Э. Исследования синдрома гипертония-гипергликемия-гиперурикемия (нем.). Zentralbl Inn Мед 1923; 44: 105–27.
- ^ Расплывчатый J. La Diffférenciacion sexuelle, factor determinant des formes de l'obésité. Пресс Мед 1947; 30: 339-40.
- ^ Авогаро, Пьеро; Крепальди, Гаэтано; Энци, Джулиано; Тиенго, Антонио (1967). "Associazione di iperlipemia, diabete mellito e obesita 'di medio grado" [Ассоциация гиперлипемии, сахарного диабета и ожирения средней степени]. Acta Diabetologica Latina (на итальянском). 4 (4): 572–90. Дои:10.1007 / BF01544100.
- ^ Халлер Х (апрель 1977 г.). «[Эпидермиология и сопутствующие факторы риска гиперлипопротеинемии]». Zeitschrift für Sie Gesamte Innere Medizin und Ihre Grenzgebiete. 32 (8): 124–28. PMID 883354.
- ^ Певица П (май 1977 г.). «[Диагностика первичных гиперлипопротеинемий]». Zeitschrift für die Gesamte Innere Medizin und Ihre Grenzgebiete. 32 (9): 129–33. PMID 906591.
- ^ Филлипс, Великобритания (июль 1978 г.). «Половые гормоны, факторы риска и сердечно-сосудистые заболевания». Американский журнал медицины. 65 (1): 7–11. Дои:10.1016 / 0002-9343 (78) 90685-Х. PMID 356599.
- ^ Филлипс, Великобритания (апрель 1977 г.). «Взаимосвязь между половыми гормонами сыворотки и глюкозой, инсулином и липидными нарушениями у мужчин с инфарктом миокарда». Труды Национальной академии наук Соединенных Штатов Америки. 74 (4): 1729–33. Bibcode:1977ПНАС ... 74.1729П. Дои:10.1073 / pnas.74.4.1729. ЧВК 430867. PMID 193114.
- ^ Ривен GM (декабрь 1988 г.). "Лекция Бантинга 1988. Роль инсулинорезистентности в заболеваниях человека". Сахарный диабет. 37 (12): 1595–607. Дои:10.2337 / диабет.37.12.1595. PMID 3056758.
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |
